04.05.2019
Principalele tipuri de tahicardie. Principii generale pentru tratamentul tahicardiei. Simptome și diagnostic de tahicardie
Tahicardia în medicină indică o bătaie rapidă a inimii. Este foarte ușor să diagnosticăm boala în cauză - este suficient să cunoaștem normele ritmului cardiac. Într-o poziție culcată la un adult sănătos, numărul de contracții cardiace nu depășește 80, într-o poziție în picioare același indicator va fi egal cu 100. Orice exces al acestor standarde poate fi considerat tahicardie.
Unii medici nu diferențiază tahicardia ca boală independentă, cel mai adesea este un sindrom pe fundalul diferitelor patologii din organism.
Cuprins: Tipuri de tahicardie Cauzele tahicardiei Simptomele tahicardiei Cum este diagnosticat tahicardia Tratamentul tahicardiei - Normalizarea ritmului vieții - Tratamentul tahicardiei cu remedii populareTipuri de tahicardie
Tahicardia este împărțită în două tipuri principale - fiziologice și patologice. În primul caz, vom vorbi despre o creștere a ritmului cardiac pe fondul efortului fizic, dar în repaus aceste indicații nu depășesc norma. Tahicardie patologică apare întotdeauna pe fondul oricărei boli - de exemplu, apariția acestui sindrom poate duce la probleme în sistemul endocrin, intoxicații cu alcool, boli ale sistemului nervos central, tulburări mentale și multe altele.
Vă rugăm să rețineți: dezvoltarea tahicardiei patologice este periculoasă pentru sănătatea și viața umană. Există o încălcare a hemodinamicii inimii (volumele de ejecție a sângelui sunt reduse), ventriculele nu au timp să se umple cu sânge, tensiunea arterială scade catastrofal, iar fluxul de sânge către organe și țesuturi (și la inimă) practic se oprește. Această afecțiune poate provoca boli coronariene și infarct miocardic.
Medicii clasifică tahicardia după sursa care generează impulsuri electrice în inimă:
Mai des, medicii diagnostică tahicardie sinusală, iar pentru tipul paroxistic al bolii în cauză, atacurile de cord care sunt întotdeauna spontane și, de asemenea, dispar spontan vor fi caracterizate printr-un ritm cardiac rapid. În cazul tahicardiei paroxistice, o bătăi cardiace rapide constante este considerată norma.
Cauzele unei palpitații cardiace pot fi o varietate de factori - medicii în timpul examinării unui pacient cu tahicardie diagnosticată trebuie să afle adevărata cauză a acestei afecțiuni. Se identifică următorii factori care pot deveni provocatori ai bolii în cauză:
Dar tahicardia se poate forma atât pe fundalul unei stări psiho-emoționale instabile (de exemplu, cu un sentiment de teamă, furie, anxietate), cât și cu efort fizic.
Simptomele de tahicardie
Tahicardia sinusală se poate manifesta nu numai prin bătăile inimii rapide persistente, ci și prin oboseala crescută, somnolență, slăbiciune generală, scăderea performanței. Adesea, pacienții se plâng de durere, senzație de greutate în piept, în zona locației anatomice a inimii.
Vă rugăm să rețineți: dacă tahicardia deranjează pacientul pentru o lungă perioadă de timp, nu se oferă îngrijiri medicale, atunci se poate observa o scădere critică tensiunea arterială, diureză, superioară și membre inferioare adesea se răcește.
Cum este diagnosticat tahicardia?
Desigur, tahicardia are simptome pronunțate, iar majoritatea pacienților ajung la un cardiolog, care sunt deja încrezători în diagnosticul lor. Și chiar dacă specialistul confirmă sugestia pacientului, va fi necesar să se efectueze o examinare completă pentru a afla cauza apariției sindromului în cauză.
Ca parte a diagnosticului de tahicardie, medicul prescrie:
- electrocardiograma - acest tip de examinare joacă rolul principal;
- ecocardiografie;
- tomografie computerizată;
- imagistica prin rezonanta magnetica a inimii;
- examenul electrofiziologic al inimii.
În plus, pacientul este supus unui examen general - ia teste de sânge și urină, este examinat și creierul.
Tratament cu tahicardie
Dacă pacientul a fost diagnosticat cu tahicardie sinusală fiziologică, atunci nu se va prescrie un tratament specific. Cei care solicită ajutor medical li se va cere să reducă activitatea fizică, să fie examinați de un psihoterapeut pentru a stabiliza fundalul psihoemotional, pentru a scăpa de excesul de greutate.
În cazul diagnosticării tahicardiei patologice, trebuie să existe un tratament, iar cardiologul în acest caz lucrează în tandem cu alți specialiști - este important nu numai să identificăm cauza sindromului în cauză și să amelioreze pacientul de simptomele de tahicardie, ci și să urmeze un curs complet de terapie.
Când se prescrie tratament pentru tahicardie, medicii respectă următoarele reguli:
- În cazul tahicardiei extracardice, este necesar un consult neurolog. Numirile sunt reduse la alegerea medicamentelor sedative - tranșan, seduxen, relaniu și altele.
- Dacă sindromul în cauză a fost declanșat de anemie, hipovolemie și / sau hipertiroidie, trebuie mai întâi să scapi de aceste patologii. În caz contrar, numirea medicamentelor care reduc ritmul cardiac, poate apărea o scădere critică a tensiunii arteriale, imaginea hemodinamicii inimii se va agrava.
- Când diagnosticați tirotoxicoza și împotriva tahicardiei de fond, terapia este efectuată mai întâi de către un endocrinolog - este recomandabil să se prescrie beta-blocante (de exemplu, oxprenolol) pacienților. Dacă există contraindicații pentru utilizarea acestui tip medicamenteatunci experții pot opta pentru antagoniști ai calciului (de exemplu, verapamil).
- Tahicardie sinusală provocată insuficiență cardiacă - pacientul este tratat cu agenți de blocare beta-adrenergici și glicozide cu acțiune rapidă sau lungă.
Cu o tahicardie paroxistică diagnosticată, puteți aduce alinare pacientului cu un masaj - trebuie doar să faceți presiune asupra globilor oculari. Și numai dacă această metodă nu dă un rezultat pozitiv, medicii încep administrarea intravenoasă a medicamentelor antiaritmice - de exemplu, cordarone sau verapamil.
Vă rugăm să rețineți:la diagnosticarea tahicardiei ventriculare, pacientului i se arată spitalizare imediată, îngrijiri de urgență și un curs lung de terapie antiaritmică anti-recidivă.
Normalizarea ritmului de viață
Asigurați-vă că consultați un nutriționist după diagnosticul de tahicardie - va trebui să vă ajustați dieta. Este strict interzis să bei băuturi alcoolice, cafea, ceai negru puternic, orice „energie”, ciocolată, condimente picante pentru astfel de pacienți.
Deoarece tahicardia necesită normalizarea greutății pacientului, va trebui să respectați o dietă cu conținut scăzut de calorii:
- exclude din dietă orice produse de patiserie;
- refuza fructele dulci;
- introduceți în meniu legume crude și fructe din soiuri neîndulcite;
- gătiți în mod corespunzător carnea slabă și peștele din soiurile slabe - la abur, la fiert.
Medicii nu recomandă exerciții fizice pentru tahicardie, dar nu trebuie permisă hipodinamia. Asta înseamnă că trebuie să mergi mai mult, să speli podelele fără mop, iar dimineața să faci cele mai simple exerciții. Sarcina principală este de a exclude încărcăturile cardiace (ghemuite, alergare, urcarea scărilor).
Asigurați-vă că reduceți riscul de a dezvolta depresie, protejați-vă de situații stresante, aflați cum să răspundeți calm la diverse probleme și probleme.

medicina populară Există multe rețete recomandate pentru tratamentul tahicardiei. În principiu, medicina oficială nu are nimic împotriva unui astfel de tratament, ci doar într-o singură condiție:
Când apar primele semne de tahicardie, trebuie să contactați imediat specialiști pentru examinarea și obținerea rețetelor terapeutice. Dacă starea de sănătate a pacientului nu este o problemă, atunci medicii pot permite utilizarea remedii populare.
Și încă o nuanță - compoziția rețetelor de mai jos include produse care pot provoca un atac sever al unei reacții alergice, deci exclude mai întâi probabilitatea unei astfel de dezvoltări de evenimente. Nu uitați să vă asigurați că nu există contraindicații medicale pentru utilizarea anumitor produse - de exemplu, cu un ulcer peptic al stomacului și duodenului, o combinație de lămâie și usturoi este inacceptabilă.
Rețete de remedii populare pentru tratamentul tahicardiei:
- Trebuie să luați 18 migdale, 10 ml de tinctură de valeriană, 6 boabe de camfor, 16 frunze de geraniu de cameră, un pahar de miere (150 g), 4 lămâi și 10 ml de tinctură de păducel. Acum trebuie să curățați lămâia de pe coajă și tocați pulpa, turnați-o cu miere. Într-o mașină de tocat carne, măcinăm fructele de migdale și frunzele de geraniu de cameră, amestecăm totul și adăugăm ingredientele rămase. Amestecul rezultat trebuie să fie bine amestecat, este mai bine să folosiți un blender pentru acest lucru.
Cum să ia: dimineața pe stomacul gol 1 lingură de desert pentru produs. Durata utilizării medicamentului este de 25-30 de zile la rând, apoi se face o pauză timp de o lună și, dacă este necesar, se poate repeta cursul administrării.
- Turnați 250 ml de apă în vase și fierbeți-l, după fierbere turnați în ea o linguriță cu un deal bun de iarbă adonis. Produsul se fierbe exact 3 minute cu un clocot slab, apoi rămâne 3-4 ore pentru a insista.
Cum să ia: decoctul încordat de plante Adonis trebuie consumat cu 1 lingură de 3 ori pe zi, cu 10 minute înainte de masă. Durata de utilizare - 10-30 zile în perioadele de exacerbare a atacurilor de tahicardie.
- Se macină împreună cu coaja 0,5 kg de lămâi, se adaugă miere lor (cantitatea necesară este astfel încât lamaia să fie complet „înecată” în miere) și 10 boabe de caise.
Cum să ia: 1 lingură dimineața și seara înainte de mese.
- Se macină 10 capete de usturoi (ar trebui să fie medii), se strecoară sucul de 10 lămâi și se amestecă totul cu 1 litru de miere. Produsul trebuie infuzat într-un vas de sticlă timp de 7 zile.
Cum să ia: 4 lingurițe 1 dată pe zi. Aportul acestui remediu nu depinde de aportul alimentar. Durata unui astfel de tratament este de 2 luni, fără să lipsească o singură zi.
Tahicardia este o boală foarte neplăcută care poate apărea ca de obicei, atunci când pacientul trebuie să urmeze cursuri de tratament din când în când. Există însă o astfel de dezvoltare a tahicardiei, care necesită o intervenție chirurgicală de urgență. Prin urmare, atunci când apar semne de tahicardie, trebuie doar să vă supuneți examinării și tratamentului - prognosticul, în general, este făcut de specialiști la fel de favorabili.
Tsygankova Yana Alexandrovna, observator medical, terapeut al categoriei de cea mai înaltă calificare.

În mod normal, o persoană nu observă munca, inclusiv inima. Dar uneori „motorul înfocat” începe să eșueze. Ritmul și frecvența contracțiilor sale sunt rupte. O astfel de tulburare este tahicardia. În unele cazuri, este confundat cu un sindrom de patologie cardiacă numit angină pectorală (stenoză - îngustă, cardia - inimă) și care este una dintre variantele ischemiei.
Când pacienții văd acest termen în fișa medicală, apare întrebarea: tahicardia cardiacă - ce este? Formularea întrebării din punct de vedere medical nu este în totalitate corectă. Termenul este de origine greacă și este format din două părți: "tachos" - rapid, și "cardia" - inima. Acum devine clar că o astfel de problemă poate apărea doar cu miocardul și vorbind despre tahicardie cardiacă nu va fi complet corect. Dar, deoarece fenomenul există, se pune întrebarea - cum este?
Tahicardia este un simptom sau o boală? Acest simptom nu este o boală independentă, așa cum cred mulți oameni. Constă în creșterea ritmului cardiac. În mod normal, inima unei persoane sănătoase bate de la 60 la 90 de bătăi pe minut. Sportivii pot avea un ritm cardiac mai mic, până la 54 de bătăi pe minut. Mai mare - la copii. Schimbarea inversă a ritmului, adică scăderea lui, se numește bradicardie. Dacă o persoană bănuiește că dezvoltă tahicardie, simptomele și tratamentul sunt principalele puncte care îl vor interesa.
Tipuri și natura tahicardiei
Modificările ritmului cardiac pot fi o consecință a bolii sau poate fi un răspuns al organismului la stimul. Conform acestui principiu, este împărțit în tahicardie patologică fiziologică.
Tahicardia sinusală fiziologică poate fi cauzată de activitatea fizică, poate fi rezultatul eliberării hormonilor de stres în sânge (o reacție la frică, durere, bucurie) sau suprasolicitare, o schimbare accentuată a poziției corpului în spațiu și ingestia anumitor substanțe din interior (ceai puternic, cafea, alcool). Frecvența anomaliilor fiziologice ale ritmului cardiac este mai mare la persoanele cu un sistem nervos labil. Intervenția medicală în această situație nu este de obicei necesară. După o perioadă scurtă de timp, ritmul este restabilit.
Tahicardia patologică este un simptom cauzat de modificări grave în funcționarea organelor și sistemelor corpului, poate apărea în timpul activității fizice și în repaus, atât fizic, cât și emoțional.
În același timp, este necesară eliminarea cauzelor apariției sale și a măsurilor de expunere la medicamente. Neinterferirea situației poate duce la modificări grave ale mușchiului cardiac și în întregul corp. Este periculos, deoarece datorită dezvoltării sale, volumul de sânge evacuat de miocard scade, deoarece umplerea ventriculelor cu sânge scade. Aceasta duce la deficiență de oxigen în toate organele și țesuturile, inclusiv în miocard. Contractilitatea mușchiului cardiac este afectată, pereții inimii sunt hipertrofiați și volumul camerelor sale crește. Cardiopatia aritmogenă se poate dezvolta ca o complicație.
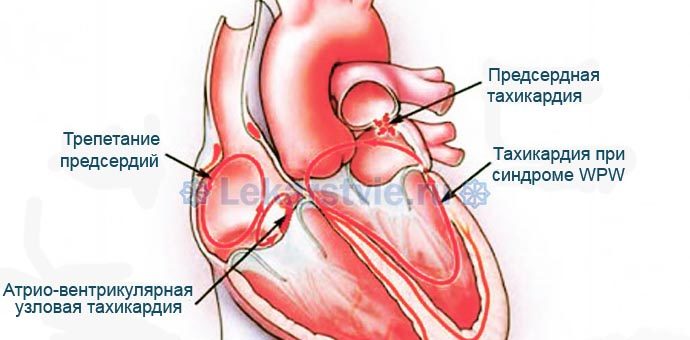
Localizare diferită a tahicardiei (tahicardie atrială, cu sindrom WPW etc.)
Accelerarea ritmului cardiac este împărțită în sinusul tahicardic și paroxistic (ectopic). Tahicardie sinusală - ce este? Aceasta este o încălcare a stimulatorului cardiac (nodul sinusal). Alocați o formă adecvată și inadecvată. Acesta din urmă se caracterizează prin menținerea în repaus și independența de a lua medicamente, stimulanți și activitate fizică. Destul de des, se dezvoltă la gravide.
Tahicardie ectopică - ce este? Acesta este un atac acut brusc, cu o creștere a ritmului cardiac cu până la 150 de bătăi pe minut și mai mari (până la 300). Poate lua trei forme:
- ventriculară;
- ancoră;
- supraventricular (atrial și AB-nodular).
Caracteristica sa este un debut brusc și un sfârșit la fel de brusc la un atac. Unii experți identifică, de asemenea, fibrilația ventriculară (în această afecțiune, ritmul cardiac crește la 300 de bătăi pe minut și mai mare). Alții preferă să considere fibrilația ventriculară și paroxismul ca fațete ale unui fenomen.
Cauzele creșterii ritmului cardiac
Miocardul, prin creșterea ritmului său, reacționează la o serie întreagă de boli ale organelor interne, la aportul anumitor medicamente și la ingestia de substanțe chimice. În unele cazuri, se poate dezvolta o schimbare de ritm reflex. Principalele boli care duc la întreruperea „metronomului intern” sunt următoarele:
- patologia miocardului și a pericardului (malformații congenitale, boli infecțioase, ischemie etc.);
- febra pentru bolile infecțioase (o creștere a temperaturii corpului cu 1 ° C implică o creștere a ritmului cardiac cu 9 bătăi pe minut);
- tulburări neurogene și psihologice;
- boli endocrine;
- anemie;
- ascuțit sindromul durerii (colici renale, exacerbarea colelitiazei și alte afecțiuni);
- procese oncologice (feocromocitom)
O cauză destul de comună a rapidității ritmul cardiac este distonia vegetativ-vasculară, care în complexul manifestărilor sale are și acest semn caracteristic. Puteți afla mai multe pe site-ul nostru.
Principalele manifestări ale tahicardiei
Simptomele de tahicardie sinusală (spre deosebire de paroxistică) nu sunt pronunțate.
- Este posibil ca pacientul să nu fie conștient de o bătaie rapidă a inimii.
- De obicei, face plângeri de oboseală.
- Cu un curs lung, se pot observa dureri în regiunea inimii, senzații de greutate, respirație și alte senzații neplăcute.
O imagine complet diferită în cazul paroxismului. Tahicardia paroxistică este manifestarea activității cardiace într-un mod neeconomic pe fondul circulației sanguine ineficiente.
- Paroxismul începe cu o apăsare în inimă.
- Pacientul resimte frică sau tensiune nervoasă, transpirație, a crescut o activitate (ca și cum încearcă să scape de un atac), respiră puternic, este amețit și se întunecă în ochi.
În acest caz, el simte bătaia inimii sale foarte clar (conform descrierii sale, aceasta „pedepsește” și „încearcă să sară”).
Metode de tratare a tahicardiei cardiace
Unul dintre cei mai frecventi însoțitori ai bolilor interne este tahicardia - tratamentul său are ca scop principal eliminarea cauzelor dezvoltării sale. Orice măsuri care vizează reducerea frecvenței cardiace trebuie efectuate sub supravegherea unui cardiolog. Cu o modificare fiziologică a ritmului cardiac, nu este necesară intervenția specialiștilor și a terapiei medicamentoase, este necesară eliminarea factorilor care o provoacă.
Medicamente antiaritmice pentru a stabiliza ritmul și frecvența contracțiilor
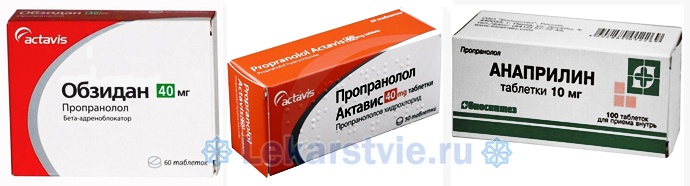
Refuzați-vă de la băuturile puternice care conțin concentrații semnificative de cofeină, ciocolată, alcool, tutun, alimente grase și picante, reduceți nivelul de stres (emoțional și fizic) și relaxați-vă. Principalul mijloc de a face față creșterii bătăilor inimii sunt antiaritmice, înseamnă că stabilizează ritmul și limitează frecvența contracțiilor:
- Anaprilină (Propronalol, Obzidan);
- Bisopralol (Concor, Cordinorm, Coronal, Bidop).
Tahicardia patologică necesită terapie etiologică, adică nu este suficientă și, uneori, nu este sigură, pentru a reduce pur și simplu frecvența contracțiilor miocardice, este necesară eliminarea sau afectarea bolii de bază. Tahicardie neurogenă necesită măsuri psihoterapeutice și internare:
- sedative (Valerian, Novopassit, Corvalol, Valocardină, Fenobarbital);
- antipsihotice sedative (antipsihotice), de exemplu, Haloperidol, Tizercin (Levomepromazină), Aminazină,
- calmante (Seduxen, Diazepam, Relanium).
Tahicardie reflexă (din cauza hipovolenței) și compensatorie (din cauza anemiei sau hipotiroidismului) - tratamentul necesită o boală de bază. Dacă reduceți frecvența cardiacă, în acest caz, puteți obține o scădere accentuată a tensiunii arteriale și deteriorarea aportului de sânge pentru organele vitale.
Cu o creștere a ritmului asociat cu tirotoxicoza, pe lângă principalele preparate ale tirostaticelor, sunt prescrise beta-blocante (adesea neselective). Dacă există contraindicații, pot fi prescrise blocante ale canalelor de calciu, de exemplu, Verapamil. La un pacient cronic, se sugerează glicozide cardiace, în special Digoxin.
Pentru tahicardia ventriculară paroxistică, tratamentul la domiciliu nu este furnizat. Aceasta este o afecțiune periculoasă care necesită spitalizare imediată și îngrijiri de specialitate. De obicei, lidocaina sau Novocainamida se administrează intravenos și intravenos, iar sulfat de magneziu este utilizat intravenos.
Înainte de sosirea echipajelor de ambulanță, puteți lua Corvalol și încercați să vă calmați. Cu ajutorul unor teste funcționale, poate fi oprită tahicardia ventriculară paroxistică și atrială:
- Valsavas (ține-ți respirația și încordarea);
- reproducerea gagului;
- suflarea aerului în placa de încălzire (geantă, balon);
- coborârea feței în apă rece, ținându-ți respirația timp de 15 minute.
Probele sunt aplicabile în perioada de atac. În unele cazuri, tahicardia paroxistică este tratată chirurgical. Medicina modernă folosește cauterizarea cu radiofrecvență a locului miocardului, care a fost sursa problemei. Această procedură ajută la refacerea bătăilor inimii normale.
Video: respirația corectă îți va prelungi viața
Profesorul Neumyvakin I.P. spune cum să respirați pentru a vă prelungi viața și pentru a ajuta la vindecarea corpului.
Articole conexe
Anevrisme ale aortei ascendente și ale arcului aortic
Anevrismul aortic este înțeles ca o expansiune locală a lumenului aortic de 2 ori sau mai mult în comparație cu cea din secțiunea cea mai apropiată nemodificată.
Clasificarea anevrismelor secțiunii ascendente și a arcului aortic se bazează pe localizarea, forma, cauzele, formarea, structura peretelui aortic.
Încălcările spectrului lipidelor din sânge ocupă un loc de frunte în lista factorilor de risc pentru bolile majore.
Clasificarea tahicardiei ventriculare. Clinica tahicardiei ventriculare
Conform semnelor electrocardiografice tahicardia ventriculară poate fi împărțită în monomorfe și polimorfe. Tahicardia monomorfă poate avea complexe QRS înguste (0,12 s) dacă apar în rețeaua Purkinje sau într-un miocard ventricular sănătos. Acestea din urmă se numără printre cele mai frecvente tahicardii ventriculare (clasic sau tipic ventricular: tahicardie).
În grupul tahicardiei polimorfe include:
a) tahicardie bidirecțională de origine ventriculară;
b) piruetă de tip tahicardie;
c) alte tahicardii ventriculare cu o configurație diferită (blocarea piciorului drept al mănunchiului Său, trecând brusc sau fără probleme în blocajul piciorului stâng al mănunchiului Său etc.).
Conform clinicii recomandate tahicardia poate fi împărțită în benigne și maligne. Tahicardie ventriculară stabilă (mai mult de 30 de secunde) este considerată malignă, mai ales dacă reapar și este însoțită de tulburări hemodinamice. Tahicardia ventriculară persistentă, care apare la persoanele fără boli de inimă, în special cea care apare în ventriculul drept, este de obicei mai benignă.
rău perspectivă caracterizează tahicardia ventriculară instabilă la persoanele care au suferit stop cardiac din cauza fibrilației ventriculare fără nicio legătură cu atac de cord acut infarct.
potențial Tahicardia ventriculară instabilă este considerată malignă la pacienții post-infarct, în special în cazurile afectării funcției ventriculare. Tahicardie ventriculară, similară cu tahicardia supraventriculară, poate fi paroxistică (izolată sau recidivă) sau persistentă.
Tahicardie ventriculară monomorfă
Tip clasic sau tipic (Complex QRS\u003e 0,12 s). Forma de manifestare: o astfel de tahicardie poate fi reprezentată prin volane separate sau repetate sau o formă stabilă (\u003e 30 s), care poate fi izolată sau recurentă. Cea mai severă formă persistentă (\u003e 30 s) este tahicardia recurentă.
În cele mai multe cazuri, există bătăi. de obicei grup, care sunt determinate folosind monitorizarea Holter.
Apariția și încetarea. tahicardia începe de obicei cu un extrasistol ventricular cu același model ca și cu tahicardia, uneori cu un interval de adeziune mai lung decât cu extrasistolele izolate.
Fenomenul R / T în extrasistol. care începe uneori tahicardie ventriculară, este rară. Trebuie amintit că fenomenul R / T precedă adesea tahicardia ventriculară sau fibrilarea activată stadiul acut infarct miocardic. La pacienții care au murit în timpul înregistrării ECG în ambulatoriu, extrasistolele ventriculare precoce au dus la un rezultat fatal în 70% din cazuri.
Uneori așa pacienți volele pot fi observate la intervale de prindere foarte diferite. Tahicardia se termină de obicei cu un complex de aceeași configurație. În cazuri rare, tahicardia începe cu complexul supraventricular, care poate apărea chiar și la pacienții fără sindrom VPU.
Tahicardie ventriculară la copii. Simptome. Diagnostic. tratament
Tahicardia ventriculară ocupă un loc special în aritmologie, deoarece are o mare variabilitate a manifestărilor clinice și, în unele cazuri, o probabilitate ridicată de prognostic nefavorabil. Multe tahicardii ventriculare sunt asociate cu un risc ridicat de fibrilație ventriculară și, în consecință, moarte subită cardiacă. Sub tahicardie ventriculară ia ventriculară ritm cu un ritm cardiac de 120-250 pe minut, format din trei sau mai multe complexe ventriculare consecutive. Complexul ventricular, de regulă, este larg, deformat, relevă adesea disocierea AV, uneori activarea retrogradă a atriei cu 1: 1. Cel mai nefavorabil curs de tahicardie ventriculară apare la nou-născuți, pacienți cu sindrom de interval Q-T lung și boli cardiace organice. În absența unei patologii organice, cursul aritmiei în majoritatea cazurilor este favorabil timp îndelungat, cu menținerea prelungită a tahicardiei ventriculare în copilărie, se înregistrează o creștere a tulburărilor hemodinamice secundare aritmiei, care este asociată cu dezvoltarea insuficienței circulatorii și a unui prognostic înrăutățitor.
epidemiologie
Pentru populația pediatrică, tahicardia ventriculară este o aritmie relativ rară. Prevalența sa în copilărie nu a fost studiată. Dintre toate aritmiile la copii, se întâlnește cu o frecvență de până la 6%. Tahicardia ventriculară este asociată cu SVT la 1:70.
Clasificarea tahicardiei ventriculare
Clasificarea electrofiziologică a tahicardiei ventriculare include localizarea topică a aritmiei (ventriculul stâng, ventriculul drept, fascicular), mecanismul său ( re-intrare, ectopie, activitate declanșatoare) și morfologie (monomorfă, polimorfă, bidirecțională). Conform clasificării lui Laun, tahicardia ventriculară trebuie clasificată în gradul IVB-V al aritmiilor ventriculare. Clasificarea clinică și electrocardiografică a tahicardiei ventriculare include o divizare în paroxism și non-paroxistic; stabil și instabil (considerați tahicardie ventriculară stabilă care durează mai mult de 30 s, în pediatrie - mai mult de 10 secunde); polimorf (morfologie multiplă atrioventricular complex) și monomorf; idiopatic (în absența semnelor de patologie structurală a inimii și sindroamelor clinice) și VT în prezența leziunilor miocardice organice; relativ hemodinamic stabil și instabil; dreapta și stânga ventriculară.
Fibrilația ventriculară este o excitație asincronă haotică a fibrelor musculare individuale sau a grupurilor mici de fibre. Această aritmie ventriculară care pune în pericol viața duce la stop cardiac și încetarea circulației sângelui.
Cauzele tahicardiei ventriculare
La copii, tahicardia ventriculară este adesea cauzată de leziuni cardiace organice: cardiomiopatie dilatată, miocardită, displazie aritmogenă a ventriculului drept, tumori cardiace, leziuni ischemice la pacienții cu anomalii ale arterei coronare, cauze anatomice după corectarea chirurgicală a defectelor cardiace congenitale. Alte cauze ale tahicardiei ventriculare pot include feocromocitomul, o supradoză de glicozide cardiace și medicamente antiaritmice. În mai mult de 70% din cazuri, tahicardia ventriculară la copii este considerată idiopatică.
Simptomele tahicardiei ventriculare
Severitatea simptomelor clinice depinde de prezența sau absența unei patologii organice a inimii, vârstei, a variantei clinice a tahicardiei ventriculare și a proprietăților substratului electrofiziologic al aritmiei. La pacienții cu leziuni cardiace organice, tahicardia este însoțită de obicei de simptome ale insuficienței circulatorii, copiii simt întreruperi în zona inimii (tahicardie ventriculară neparoxistică). Tahicardia ventriculară paroxistică este însoțită de senzații de palpitații, apariția disconfortului în piept, adesea slăbiciune, amețeli, senzație de teamă, cu atac prelungit, apar simptome de insuficiență circulatorie. În unele cazuri, atacul este însoțit de pierderea cunoștinței. Nou-născuții manifestă adesea tahipnee, respirație, paloare sau cianoză a pielii, letargie, slăbiciune, ficat mărit și edem. Copiii mai mari care suferă de tahicardie ventriculară non-paroxistică idiopatică adesea nu prezintă simptome sau, în ciuda prezenței tahicardiei ventriculare susținute non-paroxistice, au un nivel minim manifestări clinice. În familiile copiilor cu aritmii care pot pune viața în pericol, s-a remarcat o incidență mare de moarte subită la o vârstă tânără (până la 40 de ani).
Diagnosticul tahicardiei ventriculare
Semnele electrocardiografice ale tahicardiei ventriculare sunt destul de specifice. Ritmul de tahicardie depășește frecvența sinusului cu cel puțin 10%. Lățimea complexului ventricular la sugari și copii mici este de 0,06-0,11 s, iar la copiii peste 3 ani este întotdeauna mai mare de 0,09 s. morfologie QRS întotdeauna diferit de cel al ritmului sinusal, cu o conduită normală a ventriculelor și, de regulă, coincide cu morfologia QRS extrasistole ventriculare. Detectarea dinților P posibil în trei versiuni:
- retrograd negativ în urma complexului QRS;
- nedeterminat;
- frecvența sinusală normală mai rar decât complexele ventriculare. interval R-R regulat, dar poate fi neregulat cu apariția sinusurilor.
Silks și Garson au propus criterii pentru un diagnostic „primar” al tahicardiei ventriculare în copilărie:
- prezența disocierii AV prezentă la majoritatea copiilor cu tahicardie ventriculară;
- în prezența activării retrograde a dintelui 1: 1 P urmează fiecare complex QRS;
- înregistrați periodic complexe de scurgere sau mânere sinusale;
- frecvența ritmului de tahicardie este de 167-500 pe minut și nu trebuie să depășească 250 pe minut.
Criteriile ECG pentru fibrilația ventriculară sunt undele continue de diferite forme și amplitudini cu o frecvență de 200-300 pe minut (fibrilație cu unde mari) sau 400-600 pe minut (fibrilație cu unde mici). În mod electrofiziologic, miocardul în timpul fibrilației ventriculare este fragmentat în multe zone localizate în diferite faze de excitare și refacere a activității electrice.
Tratamentul ventriculară cu tahicardie
Terapia de urgență este necesară copiilor cu tahicardie ventriculară instabilă hemodinamic, tahicardie ventriculară paroxistică persistentă și fibrilare ventriculară. Lidocaina se administrează intravenos lent, în doză de 1 mg / kg la fiecare 5 min (maximum 3 injecții) sau într-o soluție de 20-50 μg / kg pe minut până apare un efect clinic. Amiodarona este, de asemenea, utilizată (iv încet, apoi prin picurare la o doză de 5-10 mg / kg) și sulfat de magneziu (iv 25-50 mg / kg o dată). Resuscitarea este de dorit sub supravegherea datelor ECG.
În cazurile de insuficiență a terapiei antiaritmice de urgență a tahicardiei ventriculare, o creștere a insuficienței cardiace, este indicată cardioversia. Se efectuează la copii cu o descărcare inițială de 2 J / kg, păstrând paroxismul, descărcarea este crescută la 4 J / kg. după ceva timp, puteți repeta descărcarea de 4 J / kg.
Pentru a opri paroxismele tahicardiei ventriculare la copii, se utilizează procainamidă și propranolol. La copiii cu tahicardie ventriculară fasciculară, medicamentele antiaritmice de clasa a IV-a sunt eficiente în stoparea paroxismului tahicardiei. Copiii cu tahicardie ventriculară ne-paroxistică susținută în absența unei încălcări a hemodinamicii centrale au nevoie de terapie antiaritmică constantă cu medicamente din clasele I-IV. În cazul tahicardiei ventriculare monomorfe, monoterapia cu unul dintre medicamentele antiaritmice este utilizată pentru a restabili ritmul. Trebuie avut în vedere faptul că în copilărie, frecvența dezvoltării efecte secundare iar complicațiile, inclusiv efectele proaritmice, sunt mai mari decât la adulți. Aceasta necesită o evaluare minuțioasă a indicațiilor și a utilizării terapiei concomitente metabolice și vegetotrope. Indicațiile pentru tratamentul intervențional sunt prezența simptomelor clinice și a semnelor disfuncției miocardice la un pacient. În cazurile de incapacitate de a recurge la tratament intervențional (risc crescut de complicații intraoperatorii), medicamentele antiaritmice sunt prescrise. În cazul formelor paroxistice de tahicardie ventriculară, este de preferat să se efectueze metode de tratament intervențional.
Cu tahicardie ventriculară, care s-a dezvoltat ca urmare a miocarditei sau a afectării autoimune a miocardului, se administrează un singur curs de terapie antiinflamatoare / imunosupresivă cu prednison. Prescrie AINS, medicamente metabolice și antioxidanți. Terapia antiaritmică se realizează similar cu tratamentul tahicardiei ventriculare monomorfe la copii fără leziuni miocardice organice. Pentru a îmbunătăți parametrii hemodinamici în insuficiența circulatorie cronică, se utilizează inhibitori ACE.
În cazul complicației tahicardiei ventriculare cu dezvoltarea edemului pulmonar, acestea efectuează terapie sindromică și prescriu anticoagulante.
Dezvoltarea convulsiilor sincopale în timpul terapiei, bradicardie sinusală critică, care limitează posibilitatea terapiei antiaritmice ulterioare, precum și menținerea unui risc ridicat de moarte subită cardiacă în timpul tratamentului (evaluată prin concentrarea factorilor de risc individuali) - necesită tratament intervențional.
Prognoza tahicardiei ventriculare
Prognosticul la copiii cu tahicardie ventriculară monomorfă în absența patologiei organice este relativ favorabil. În prezența modificărilor organice ale sistemului cardiovascular, prognosticul tahicardiei ventriculare depinde de rezultatele tratamentului bolii de bază și de controlul aritmiei. În cazul tahicardiei ventriculare polimorfe, prognosticul pe termen lung este considerat nefavorabil, însă introducerea în practică a metodelor de tratament intervențional permite creșterea rezervelor de terapie. La copiii cu CYMQ-T, prognosticul depinde de varianta genetică moleculară a bolii și de eficacitatea terapiei complexe în ceea ce privește reducerea numărului și gravității factorilor de risc modificabili pentru sincopă și moarte subită cardiacă.
Frecvența cardiacă normală la adulți este cuprinsă între 60 și 80 de bătăi pe minut. Tahicardie - creșterea frecvenței contracțiilor cardiace mai mare de 80 pe minut. Nodul sinusal din corp joacă rolul principalului regulator al ritmului cardiac. Odată cu creșterea activității nodului sinusal sub influența diverșilor factori externi și interni, se dezvoltă tahicardie sinusală, motivele pentru care tratamentul va fi discutat mai jos.
Tahicardie sinusală - cauze, diagnostic, tratament
Tahicardia sinusală nu este adesea asociată cu patologia inimii și este determinată în diferite condiții fiziologice și patologice. Poate fi cauzată de stres emoțional, activitate fizică și febră. Există o relație cunoscută între inima și temperatura corpului - cu o creștere a temperaturii cu 1 C, ritmul cardiac crește cu 6-10 bătăi pe minut. Tahicardia sinusală patologică apare cu insuficiență cardiacă de diverse origini.
Starea opusă tahicardiei sinusale se numește bradicardie sinusală. În această stare a ritmului cardiac, sunt depistate mai puțin de 60 de contracții pe minut. Bradicardia se dezvoltă ca urmare a scăderii activității nodului sinusal.
Aceste tulburări simple ale ritmului cardiac nu au prea multă valoare de diagnostic. ECG pentru aceste tulburări de ritm nu este practic diferită de normă. Tratamentul simptomatic este prescris, tactica de tratament depinde de cauză, ceea ce a dus la o încălcare a automatismului nodului sinusal.
Tahicardie paroxistică: cauze, diagnostic și tratament
Ce se întâmplă cu tahicardie paroxistică, cauze, tratamentul acestei afecțiuni, avem în vedere mai jos.
Tahicardia paroxistică se numește bătăi cardiace, în care ritmul cardiac atinge 150 - 220 bătăi pe minut în prezența ritmului corect. De regulă, încep și se termină brusc. Tahicardie paroxistică, cauze, tratamentul poate fi diferit, deoarece este împărțit în atrial și ventricular.
Tahicardia paroxistică atrială se găsește adesea la persoanele sănătoase cu un sistem nervos dezechilibrat. Mai ales adesea atacurile apar după stres emoțional, abuz de băuturi precum ceai puternic, cafea și, de asemenea, alcool. Acești factori cresc excitabilitatea sistemului nervos și contribuie la dezvoltarea unei creșteri a ritmului cardiac.
În timpul examinării, puteți determina paloarea pronunțată a pielii și, cu un atac prelungit - acrocianoza, pulsarea crescută a vaselor gâtului. Pulsul este umplere ritmică, frecventă, mică. Presiunea arterială este adesea redusă.
Diagnosticul tahicardiei paroxistice se realizează ținând cont de datele ECG.
Un atac de tahicardie supraventriculară poate fi oprit prin acțiuni care vizează stimularea nervului vag. Pentru a face acest lucru, puteți face presiune asupra globilor oculari, stoarceți presa abdominală, induceți vărsături, puteți oferi pacientului să împingă, să-și țină respirația. Cu ineficiență, se folosesc medicamente antiaritmice. în cazuri severe, se realizează stimularea cardiacă și terapia electro-pulsului. tratat cu administrare parenterală de medicamente antiaritmice, terapie cu electro-puls prescris.
Am examinat în acest articol, ce se întâmplă cu tahicardie, cauze, tratamentul acestui sindrom clinic.


