04.05.2019
Основные виды тахикардии. Общие принципы лечения тахикардии. Симптомы и диагностика тахикардии
Тахикардией в медицине обозначается учащенное сердцебиение. Диагностировать рассматриваемое заболевание очень легко – достаточно знать нормы частоты сердцебиения. В положении лежа у здорового взрослого человека количество сердечных сокращений не превышает 80, в положении стоя этот же показатель будет равен 100. Любые превышения указанных норм могут считаться тахикардией.
Некоторые врачи не дифференцируют тахикардию как самостоятельное заболевание, чаще всего она является синдромом на фоне различных патологий в организме.
Оглавление: Виды тахикардии Причины тахикардии Симптомы тахикардии Как диагностируют тахикардию Лечение тахикардии - Нормализация ритма жизни - Лечение тахикардии народными средствамиВиды тахикардии
Разделяют тахикардию на два основных вида – физиологическую и патологическую. В первом случае речь будет идти об увеличении сердечных сокращений на фоне физических нагрузок, но в покое эти показания не превышают нормы. Патологическая тахикардия всегда возникает на фоне каких-либо заболеваний – например, к появлению этого синдрома могут привести проблемы в работе эндокринной системы, отравление алкогольными напитками, заболевания центральной нервной системы, психические расстройства и другое.
Обратите внимание: развитие патологической тахикардии опасно для здоровья и жизни человека. Происходит нарушение гемодинамики сердца (снижаются объемы выброса крови), желудочки не успевают наполняться кровью, артериальное давление катастрофически снижается, а приток крови к органам и тканям (и к сердцу в том числе) практически прекращается. Это состояние может спровоцировать ишемическую болезнь сердца и инфаркт миокарда.
Врачи классифицируют тахикардию и по источнику, который генерирует электрические импульсы в сердце:
Чаще врачи диагностируют синусовую тахикардию, а для пароксизмального типа рассматриваемое заболевание будут характерны приступы учащенного сердцебиения, которые всегда спонтанно возникают и также спонтанно исчезают. Для пароксизмальной тахикардии считается нормой постоянное учащенное сердцебиение.
Причинами учащенного сердцебиения могут быть самые различные факторы – врачи во время обследования больного с диагностированной тахикардией обязательно выясняют истинную причину такого состояния. Выделяют следующие факторы, которые могут стать провокаторами рассматриваемого заболевания:
Но тахикардия может образовываться и на фоне неустойчивого психоэмоционального состояния (например, при чувстве страха, гнева, тревоги), и при физических нагрузках.
Симптомы тахикардии
Синусовая тахикардия может проявляться не только стойким учащенным сердцебиением, то и повышенной утомляемостью, сонливостью, общей слабостью, снижением работоспособности. Нередко больные жалуются на боль, ощущение тяжести в груди, в области анатомического расположения сердца.
Обратите внимание: если тахикардия беспокоит больного длительное время, никакой медицинской помощи не оказывается, то может наблюдаться критическое снижение артериального давления, диурез, верхние и нижние конечности часто становятся холодными.
Как диагностируют тахикардию
Конечно, у тахикардии ярко выраженные симптомы и большинство пациентов приходят на прием к кардиологу уже уверенными в своем диагнозе. И даже если специалист подтвердит предположение больного, нужно будет пройти полноценное обследование для выяснения причины появления рассматриваемого синдрома.
В рамках диагностики тахикардии врач назначает:
- электрокардиограмму – этому виду обследования отводится основная роль;
- эхокардиографию;
- компьютерную томографию;
- магнитно-резонансную томографию сердца;
- электрофизиологическое обследование сердце.
Кроме этого, больной проходит и общее обследование – сдает анализы крови, мочи, ему проводятся обследования и головного мозга.
Лечение тахикардии
Если у пациента была диагностирована физиологическая синусовая тахикардия, то никакого специфического лечения назначаться не будет. Обратившемуся за медицинской помощью будет предложено снизить физические нагрузки, пройти обследование у психотерапевта для стабилизации психоэмоционального фона, избавиться от лишнего веса.
В случае же диагностирования патологической тахикардии лечение обязательно должно быть и кардиолог в этом случае работает в тандеме с другими специалистами – важно не только выявить причину рассматриваемого синдрома и избавить больного от симптомов тахикардии, но и пройти полный курс терапии.
При назначении лечения тахикардии врачи придерживаются следующих правил:
- При экстракардиальной тахикардии требуется консультация невролога. Назначения сводятся к выбору лекарственных препаратов седативного действия – транквилан, седуксен, реланиум и другие.
- Если рассматриваемый синдром был спровоцирован анемией, гиповолемией и/или гипертиреозом, то сначала нужно избавиться именно от этих патологий. В противном случае назначение лекарственных препаратов, которые снижают частоту сердечных сокращений, может произойти критическое снижение артериального давления, картина гемодинамики сердца будет ухудшаться.
- При диагностировании тиреотоксикоза и на его фоне тахикардии сначала терапия проводится эндокринологом – целесообразно назначать больным бета-блокаторы (например, окспренолол). Если же имеются противопоказания к употреблению такого вида лекарственных средств, то специалисты могут сделать выбор в пользу антагонистов кальция (например, верапамил).
- Синусовая тахикардия спровоцирована сердечной недостаточностью – пациенту проводят курс лечения бета-адреноблокаторами и гликозидами быстрого или длительного действия.
При диагностированной пароксизмальной тахикардии можно принести облегчение больному массажем – нужно просто надавить на глазные яблоки. И только если положительного результата такой прием не дает, врачи начинают внутривенное введение антиаритмических лекарственных средств – например, кордарон или верапамил.
Обратите внимание: при диагностировании желудочковой тахикардии больному показана немедленная госпитализация, оказание экстренной помощи и проведение длительного курса противорецидивной антиаритмической терапии.
Нормализация ритма жизни
Обязательно после диагностирования тахикардии необходимо получить консультацию у диетолога – понадобится скорректировать рацион питания. Категорически запрещено употреблять таким больным алкогольные напитки, кофе, крепкий черный чай, любые «энергетики», шоколад, острые приправы.
Так как тахикардия требует нормализации веса больного, то нужно будет придерживаться низкокалорийной диеты:
- исключить из рациона питания любую выпечку из сдобного теста;
- отказаться от сладких фруктов;
- в меню ввести сырые овощи и фрукты несладких сортов;
- правильно готовить нежирное мясо и рыбу тощих сортов – на пару, отваривать.
Физическими упражнениями при тахикардии врачи заниматься не рекомендуют, но и допускать гиподинамию нельзя. Значит, нужно больше ходить пешком, мытье полов осуществлять без помощи швабры, с утра выполнять самую простую зарядку. Главная задача – исключить кардионагрузки (приседания, бег, подъем по лестнице).
Обязательно нужно снизить риск развития депрессии, оградить себя от стрессовых ситуаций, научиться спокойно реагировать на различные проблемы и неприятности.

В народной медицине есть немало рецептов, которые рекомендовано использовать для лечения тахикардии. В принципе, официальная медицина не имеет ничего против такого лечения, но только при одном условии:
При появлении первых признаков тахикардии необходимо сразу же обратиться к специалистам для обследования и получения терапевтических назначений. Если состояние здоровья больного не вызывает опасений, то врачи могут разрешить употребление народных средств.
И еще один нюанс – в состав нижеприведенных рецептов входят продукты, которые способны спровоцировать сильнейший приступ аллергической реакции, поэтому предварительно исключите вероятность такого развития событий. Не забудьте убедиться, что нет медицинских противопоказаний к употреблению конкретных продуктов – например, при язвенной болезни желудка и двенадцатиперстной кишки сочетание лимона и чеснока недопустимо.
Рецепты народных средств для лечения тахикардии:
- Нужно взять 18 орешков миндаля, 10 мл настойки валерианы, 6 зерен камфары, 16 листьев герани комнатного типа, стакан меда (150 гр), 4 лимона и 10 мл настойки боярышника. Теперь нужно очистить лимон от кожуры и измельчить мякоть, залить ее медом. На мясорубке измельчить плоды миндаля и листья комнатной герани, все смешать и добавить оставшиеся ингредиенты. Полученную смесь нужно тщательно перемешать, лучше для этого воспользоваться блендером.
Как принимать : утром натощак по 1 десертной ложке средства. Длительность употребления средства – 25-30 дней подряд, затем делается перерыв на месяц и при необходимости курс приема можно повторить.
- В посуду влить 250 мл воды и вскипятить ее, после закипания всыпать в нее чайную ложку с хорошей горкой травы адониса. Варится средство ровно 3 минуты при слабом кипении, затем остается на 3-4 часа для настаивания.
Как принимать : процеженный отвар травы адониса нужно употреблять по 1 столовой ложке 3 раза в день за 10 минут до еды. Длительность употребления – 10-30 дней в периоды обострения приступов тахикардии.
- Измельчить вместе с кожурой 0, 5 кг лимонов, добавить к ним мед (количество нужно такое, чтобы лимон был полностью «утоплен» в меде) и 10 ядрышек абрикосовых косточек.
Как принимать : утром и вечером перед приемом пищи по 1 столовой ложке.
- Растереть 10 головок чеснока (они должны быть средними), выдавить сок из 10 лимонов и смешать все с 1 литром меда. Средство должно настаиваться в стеклянной посуде в течение 7 дней.
Как принимать : по 4 чайные ложки 1 раз в сутки. От употребления пищи прием данного средства не зависит. Продолжительность такого лечения – 2 месяца, не пропуская ни одного дня.
Тахикардия – весьма неприятное заболевание, которое может протекать в обычном режиме, когда больному только время от времени требуется проходить курсы терапии. Но есть и такое развитие тахикардии, которое требует экстренного оперативного вмешательства. Поэтому при появлении признаков тахикардии нужно просто пройти обследование и лечение – прогноз, в общем, специалисты делают благоприятный.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.

В норме человек не замечает работу , в том числе сердца. Но иногда «пламенный мотор» начинает давать сбой. Нарушается ритм и частота его сокращений. Одним из таких нарушений является тахикардия. В некоторых случая ее путают с синдромом сердечной патологии, который называется стенокардия (стеноз – узкий, кардия - сердце), и который является одним из вариантов ишемии.
Когда пациенты видят в медицинской карте этот термин, возникает вопрос: тахикардия сердца - что это такое? Формулировка вопроса с медицинской точки зрения не совсем верна. Термин имеет греческое происхождение и состоит из двух частей: «тахос» - быстрый, и «кардия» - сердце. Теперь становится понятным, что такая проблема может возникнуть только с миокардом и говорить о тахикардии сердца будет не совсем грамотно. Но поскольку явление существует, возникает вопрос – что оно из себя представляет?
Тахикардия – это что симптом или болезнь? Это симптом - не самостоятельное заболевания, как многие думают. Заключается он в учащении сердцебиения. В норме сердце здорового человека бьется от 60 до 90 ударов в минуту. Ниже пульс может быть у спортсменов, до 54 ударов в минуту. Выше - у детей. Обратное изменение ритма, то есть его урежение, называется брадикардия. Если человек подозревает, что у него развивается тахикардия - симптомы и лечение это основные моменты, которые будут его интересовать.
Виды и природа тахикардии
Изменения частоты сердцебиения может стать следствием заболевания или быть ответной реакцией организма на раздражитель. По этому принципу ее делят на физиологическую патологическую тахикардию.
Физиологическая синусовая тахикардия может быть вызвана физической активностью, стать следствием выброса в кровь гормонов стресса (реакцией на страх, боль, радость) или переутомления, резким изменением положения тела в пространстве и приемом некоторых веществ внутрь (крепкий чаем, кофе, алкоголь). Частота возникновения физиологического отклонения ЧСС выше у людей с лабильной нервной системой. Медицинское вмешательство в этой ситуации, как правило, не требуется. По прошествии небольшого количества времени ритм восстанавливается.
Патологическая тахикардия – это, симптом, вызванный серьезными изменениями в работе органов и систем организма, может появляться при физической активности и в состоянии покоя, как физического, так и эмоционального.
При этим требуется устранения причины своего появления и медикаментозных мер воздействия. Не вмешательство в ситуацию может повлечь серьезные изменения в сердечной мышце и во всем организме. Она опасно, потому что из-за ее развития снижается объем крови выбрасываемый миокардом, так как уменьшается наполнение желудочков кровью. Это приводит к дефициту кислорода во всех органах и тканях, в том числе в самом миокарде. Нарушается сократимость сердечной мышцы, гипертрофируются стенки сердца, и увеличивается объем его камер. В качестве осложнения может развиться аритмогенная кардиопатия.
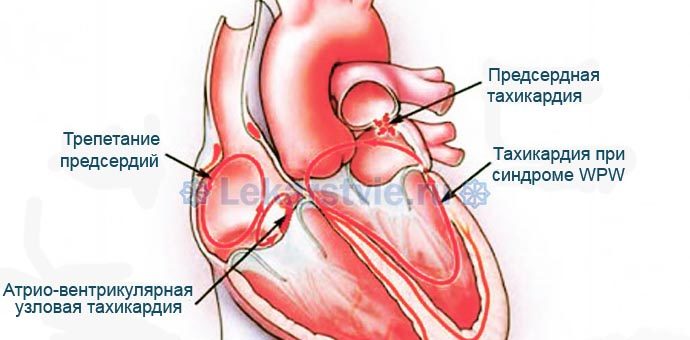
Различная локализация тахикардии (предсердная тахикардия, при синдроме WPW и др.)
Ускорение ЧСС делят на тахикардию синусовую и пароксизмальную (эктопическую). Синусовая тахикардия - что это? Это нарушение работы сердечного ритмоводителя (синусового узла). Выделяют адекватную и неадекватную ее формы. Для последней характерно сохранение в состоянии покоя и независимость от приема лекарственных препаратов, стимуляторов и физической активности. Довольно часто она развивается у беременных.
Эктопическая тахикардия – что это? Это внезапно возникший острый приступ с учащением ЧСС до 150 ударов в минуту и выше (до 300). Она может иметь три формы:
- желудочковую;
- узловую;
- наджелудочковую (предсердную и AB-узловую).
Характерным ее признаком является внезапное начало, и столь же внезапное завершение приступа. Некоторые специалисты выделяют еще фибрилляцию желудочков (при этом состоянии ЧСС увеличивается до 300 ударов в минуту и выше). Другие предпочитают рассматривать желудочковую фибрилляцию и пароксизм, как грани одного явления.
Причины учащения сердечного ритма
Миокард учащением своего ритма реагирует на целый спектр заболеваний внутренних органов, прием некоторых препаратов и попадание в организм химических веществ. В некоторых случаях может развиться рефлекторное изменение ритма. Основные заболевания, которые приводят к нарушению работы «внутреннего метронома» следующие:
- патология самого миокарда и перикарда (врожденные аномалии, инфекционные заболевания, ишемии и прочее);
- лихорадка при инфекционных заболеваниях (повышение температуры тела на 1ОС влечет за собой учащение ЧСС на 9 ударов в минуту);
- неврогенные и психологические расстройства;
- эндокринные заболевания;
- анемии;
- острый болевой синдром (почечная колика, обострение ЖКБ и другие состояния);
- онкопроцессы (феохромоцитома)
Довольно распространенной причиной учащенного сердечного ритма является вегето-сосудистая дистония, которая в комплексе своих проявлений и имеет и этот характерный признак. Подробнее Вы можете узнать на нашем сайте.
Основные проявления тахикардии
Синусовая (в отличие от пароксизмальной) тахикардия симптомы имеет не ярко выраженные.
- Пациент может не знать об учащенном сердцебиении.
- Жалобы он, как правило, предъявляет на повышенную утомляемость.
- При длительном течении может отмечаться боль в области сердца, чувства тяжести, одышка и другие неприятные ощущения.
Совсем другая картина в случае пароксизма. Пароксизмальной тахикардией называется проявление сердечной деятельности в неэкономном режиме на фоне не эффективного кровообращения.
- Пароксизм начинается с толчка в области сердца.
- Пациент испытывает страх или нервное напряжение, потеет, у него повышается активность (словно он пытается убежать от приступа), дышать становиться тяжело, кружиться голова и темнеет в глазах.
В этом случае он ощущает биение своего сердца очень четко (по его описанию, оно «частит» и «пытается выскочить»).
Способы лечения тахикардии сердца
Один из самых частых спутников внутренних болезней – это тахикардия - лечение ее, прежде всего, направлено на устранение причины ее развития. Любые меры, направленные на снижение частоты сердечных сокращений должны проводиться под надзором врача-кардиолога. При физиологическом изменении ЧСС вмешательство специалистов и медикаментозная терапия не требуется, нужно устранить факторы ее провоцирующие.
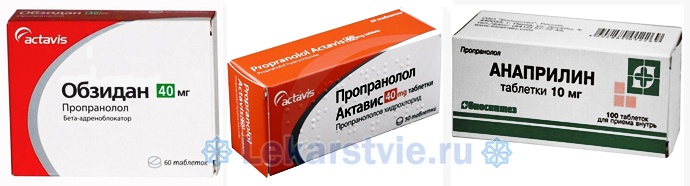
Лекарства антиаритметики для стабилизации ритма и частоты сокращений
Отказаться от крепких напитков, содержащих кофеин в значительных концентрациях, шоколада, алкоголя, табакокурения, жирной и острой пищи, снизить уровень нагрузок (эмоциональных и физических) и просто отдохнуть. Основным средством борьбы с учащением биения сердца являются антиаритметики, средства стабилизирующие ритм и уряжающие частоту сокращений:
- Анаприлин (Пропроналол, Обзидан);
- Бисопралол (Конкор, Кординорм, Коронал, Бидоп).
Патологическая тахикардия требует этиологической терапии, то есть не достаточно, а иногда и не безопасно просто снижать частоту сокращений миокарда, нужно устранить или повлиять на основное заболевание. Неврогенная тахикардия требует психотерапевтических мер и приема:
- седативных препаратов (Валериана, Новопассит, Корвалол, Валокардин, Фенобарбитал);
- седативных антипсихотиков (нейролептиков), например, Галоперидол, Тизерцин (Левомепромазин), Аминазин,
- транквилизаторов (Седуксен, Диазепам, Реланиум).
Рефлекторная (в следствии гиповолении) и компенсаторная (вследствие анемии или гипотиреоза) тахикардия - лечения требует основного заболевания. Если снижать сердечный ритм, в этом случае можно добиться резкого снижения АД и нарушения кровоснабжения жизненно важных органов.
При учащении ритма, связанном с тиреотоксикозом, помимо основных препаратов тиреостатиков, назначают бета-блокаторы (чаще неселективные). Если имеются противопоказания, могут назначить блокаторы кальциевых каналов, например, Верапамил. При хронической больному предлагается прием сердечных гликозидов, в частности Дигоксина.
Для пароксизмальной желудочковой тахикардии лечение в домашних условиях не предусмотрено. Это опасное состояние, требующее немедленной госпитализации и специализированной помощи. Обычно для этих целей применяют Лидокаин или Новокаиномид внутривенно-струйно и Магния сульфат внутривенно-медленно.
До приезда бригад скорой помощи можно принять Корвалол и постараться успокоиться. Пароксизмальная желудочковая и предсердная тахикардия может быть купирована с помощью функциональных проб:
- Вальсавы (задержать дыхание и натужиться);
- воспроизведение рвотного позыва;
- вдувание воздуха в «грелку» (пакет, воздушный шар);
- опускание лица в холодную воду, при этом требуется задержать дыхание на 15 минут.
Пробы применимы в период приступа. В некоторых случаях пароксизмальная тахикардия лечиться хирургически. Современная медицина использует радиочастотное прижигание участка миокарда, который явился источником проблемы. Эта процедура помогает восстановить нормальное биение сердца.
Видео: Правильное дыхание продлит Вашу жизнь
Профессор Неумывакин И.П. рассказывает, как нужно дышать для того чтобы продлить свою жизнь и помочь в оздоровлении организма.
Похожие статьи
Аневризмы восходящего отдела и дуги аорты
Под аневризмой аорты понимают локальное расширение просвета аорты в 2 раза и более по сравнению с таковым в неизмененном ближайшем отделе.
Классификация аневризм восходящего отдела и дуги аорты основывается на их локализации, форме, причинах образования, строении стенки аорты.
Нарушения липидного спектра крови занимают ведущее место в перечне факторов риска основных заболеван.
Классификация желудочковых тахикардий. Клиника желудочковых тахикардий
По электрокардиографическим признакам желудочковые тахикардии могут быть разделены на мономорфные и полиморфные. Мономорфные тахикардии могут иметь узкие комплексы QRS (0,12 с), если они возникают в сети Пуркинье или в здоровом миокарде желудочков. Последние относятся к самым распространенным желудочковым тахикардиям (классическая или типичная желудочковая: тахикардия).
В группу полиморфных тахикардии входят:
а) двухнаправленная тахикардия желудочкового происхождения;
б) тахикардия типа «пируэт»;
в) другие желудочковые тахикардии с различной конфигурацией (блокада правой ножки пучка Гиса, резко или плавно переходящая в блокаду левой ножки пучка Гиса и т. д.).
По клиническим признакам тахикардии могут быть разделены на доброкачественные и злокачественные. Злокачественными считаются устойчивые (более 30 с) желудочковые тахикардии, прежде всего если они рецидивируют и сопровождаются гемодинамическими нарушениями. Устойчивая желудочковая тахикардия, которая возникает у людей без заболевания сердца, особенно та, что возникает в правом желудочке, является обычно более доброкачественной.
Плохой прогноз характеризует неустойчивые желудочковые тахикардии у лиц, перенесших остановку сердца вследствие желудочковой фибрилляции вне всякой связи с острым инфарктом миокарда.
Потенциально злокачественными считаются неустойчивые желудочковые тахикардии у постинфарктных больных, особенно при нарушении желудочковой функции. Желудочковые тахикардии, подобные наджелудочковой тахикардии, могут быть пароксизмальными (изолированными или рецидивирующими) или постоянными.
Мономорфная желудочковая тахикардия
Классический, или типичный, тип (комплекс QRS>0,12 с). Форма проявления: такая тахикардия может быть представлена отдельными или повторяющимися залпами или устойчивой формой (>30 с), которая может быть изолированной или рецидивирующей. Наиболее тяжелой устойчивой (>30 с) формой является рецидивирующая тахикардия.
В большинстве случаев имеются экстрасистолы . обычно групповые, которые определяются с помощью холтеровского мониторирования.
Возникновение и прекращение . тахикардия обычно начинается с желудочковой экстрасистолы с такой же картиной, что и при тахикардии, иногда с более длинным интервалом сцепления, чем при изолированных экстрасистолах.
Феномен R/T в экстрасистоле . которая иногда начинает желудочковую тахикардию, встречается редко. Следует помнить, что феномен R/T часто предшествует желудочковой тахикардии или фибрилляции на острой стадии инфаркта миокарда. У больных, умерших во время амбулаторной регистрации ЭКГ, ранние желудочковые экстрасистолы, приведшие к фатальному исходу, возникали в 70% случаев.
Иногда у таких больных могут наблюдаться залпы с очень различными интервалами сцепления. Тахикардия заканчивается обычно комплексом такой же конфигурации. В редких случаях тахикардия начинается с наджелудочкового комплекса, что может возникнуть даже у больных без синдрома ВПУ.
Желудочковая тахикардия у детей. Симптомы. Диагностика. Лечение
Желудочковая тахикардия занимает особое место в аритмологии, так как имеет широкую вариабельность клинических проявлений и в части случаев — высокую вероятность неблагоприятного прогноза. Многие желудочковые тахикардии сопряжены с высоким риском развития фибрилляции желудочков и, следовательно, внезапной сердечной смерти. Под желудочковыми тахикардиями принимают желудочковый ритм с ЧСС 120-250 в минуту, состоящий из трёх или более последовательных желудочковых комплексов. Желудочковый комплекс, как правило, широкий, деформированный, часто выявляют АВ-диссоциацию, иногда ретроградную активацию предсердий с проведением 1:1. Наиболее неблагоприятно течение желудочковых тахикардий бывает у новорождённых, больных с синдромом удлинённого интервала Q-Т, органическими заболеваниями сердца. В отсутствие органической патологии течение аритмии в большинстве случаев достаточно долго бывает благоприятным, однако при длительном сохранении желудочковых тахикардий в детском возрасте регистрируют нарастание вторичных по отношению к аритмии нарушений гемодинамики, что сопряжено с развитием недостаточности кровообращения и ухудшением прогноза.
Эпидемиология
Для педиатрической популяции желудочковые тахикардии — относительно редкая аритмия. Распространённость её в детском возрасте не изучена. Среди всех аритмий у детей её встречают с частотой до 6%. Желудочковые тахикардии соотносится с СВТ как 1:70.
Классификация желудочковой тахикардии
Электрофизиологическая классификация желудочковых тахикардий включает топическую локализацию аритмии (левожелудочковая, правожелудочковая, фасцикулярная), её механизм (re-entry, эктопия, триггерная активность) и морфологию (мономорфная, полиморфная, двунаправленная). По классификации Лауна желудочковые тахикардие следует относить к IVB-V градациям желудочковых нарушений ритма. Клинико-электрокардиографическая классификация желудочковых тахикардий включает разделение на пароксизмальную и непароксизмальную; устойчивую и неустойчивую (устойчивой считают желудочковую тахикардию продолжительностью более 30 с, в педиатрии — более 10 с); полиморфную (несколько морфологии желудочкового комплекса) и мономорфную; идиопатическую (в отсутствие признаков структурной патологии сердца и клинических синдромов) и ЖТ на фоне органического поражения миокарда; относительно гемодинамически стабильную и нестабильную; право- и левожелудочковую.
Фибрилляция желудочков — хаотическое асинхронное возбуждение отдельных мышечных волокон или небольших групп волокон. Эта угрожающая жизни желудочковая аритмия ведёт к остановке сердца и прекращению кровообращения.
Причины желудочковой тахикардии
У детей желудочковые тахикардии нередко обусловлены органическими поражениям сердца: дилатационная кардиомиопатия, миокардитами, аритмогенной дисплазией правого желудочка, опухолями сердца, ишемическими поражениями у больных с аномалиями отхождения коронарных артерий, анатомическими причинами после хирургической коррекции врождённых пороков сердца. Среди других причин возникновения желудочковых тахикардии могут быть феохромоцитома, передозировка сердечных гликозидов и антиаритмических препаратов. Более чем в 70% случаев желудочковую тахикардию у детей расценивают как идиопатическую.
Симптомы желудочковой тахикардии
Выраженность клинических симптомов зависит от наличия или отсутствия органической патологии сердца, возраста, клинического варианта желудочковой тахикардии и свойств электрофизиологического субстрата аритмии. У больных с органическими поражениями сердца тахикардия, как правило, сопровождается симптомами недостаточности кровообращения, дети ощущают перебои в области сердца (непароксизмальная желудочковая тахикардия). Пароксизмальная желудочковая тахикардия сопровождается ощущениями сердцебиений, появлением дискомфорта в грудной клетке, нередко слабостью, головокружением, чувством страха, при длительном приступе развиваются симптомы недостаточности кровообращения. В части случаев приступ сопровождается потерей сознания. Новорождённые нередко демонстрируют тахипноэ, одышку, бледность или цианоз кожных покровов, вялость, слабость, увеличение печени и отёки. Дети старшего возраста, страдающие идиопатической непароксизмальной желудочковой тахикардии, нередко не испытывают симптомов или, несмотря на наличие непароксизмальной устойчивой желудочковой тахикардии, имеют минимальные клинические проявления. В семьях детей с угрожающими жизни аритмиями отмечена высокая частота случаев внезапной смерти в молодом (до 40 лет) возрасте.
Диагностика желудочковой тахикардии
Электрокардиографические признаки желудочковой тахикардии довольно специфичны. Ритм тахикардии превышает синусовый по частоте минимум на 10%. Ширина желудочкового комплекса у новорождённых и детей раннего возраста составляет 0,06-0,11 с, а у детей старше 3 лет — всегда больше 0,09 с. Морфология QRS всегда отличается от таковой на синусовом ритме с нормальным проведением на желудочки и, как правило, совпадает с морфологией QRS желудочковых экстрасистол. Выявление зубца Р возможно в трёх вариантах:
- отрицательный ретроградный, следующий за комплексом QRS;
- не определяется;
- обычный синусовой с частотой реже, чем желудочковые комплексы. Интервал R-R регулярный, но может быть нерегулярным при синусовых «захватах».
Silks и Garson предложили критерии «преимущественного» диагноза желудочковых тахикардий в детском возрасте:
- наличие АВ-диссоциации, присутствующей у большинства детей с желудочковыой тахикардией;
- при наличии ретроградной активации предсердий 1:1 зубец Р следует за каждым комплексом QRS;
- периодически регистрируют сливные комплексы или синусовые захваты;
- частота ритма тахикардии составляет 167-500 в минуту и не должна превышать 250 в минуту.
ЭКГ-критерии фибрилляции желудочков — непрерывные волны различной формы и амплитуды с частотой 200-300 в минуту (крупноволновая фибрилляция) или 400-600 в минуту (мелковолновая фибрилляция). Электрофизиологически миокард при фибрилляции желудочков фрагментирован на множество зон, находящихся в разных фазах возбуждения и восстановления электрической активности.
Лечение желудочковой тахикардии
В неотложной терапии нуждаются дети с гемодинамически нестабильной желудочковой тахикардии, устойчивой пароксизмальной желудочковой тахикардии и фибрилляцией желудочков. Лидокаин вводят в/в медленно в дозе 1 мг/кг каждые 5 мин (максимально — 3 введения) или в растворе 20-50 мкг/кг в минуту до появления клинического эффекта. Применяют также амиодарон (в/в медленно, затем капельно в дозе 5-10 мг/кг) и магния сульфат (в/в 25-50 мг/кг однократно). Проведение реанимационных мероприятий желательно под контролем данных ЭКГ.
В случаях неэффективности экстренной антиаритмической терапии желудочковой тахикардии, нарастания сердечной недостаточности показана кардиоверсия. Её у детей проводят с начальным разрядом 2 Дж/кг, при сохранении пароксизма разряд увеличивают до 4 Дж/кг. через некоторое время можно повторить разряд 4 Дж/кг.
Для купирования пароксизмов желудочковой тахикардии у детей применяют прокаинамид и пропранолол. У детей с фасцикулярной желудочковой тахикардии при купировании пароксизма тахикардии эффективны антиаритмические препараты IV класса. Дети с непароксизмальной устойчивой желудочковой тахикардии в отсутствие нарушения центральной гемодинамики нуждаются в проведении постоянной антиаритмической терапии препаратами I-IV классов. При мономорфной желудочковой тахикардии для восстановления ритма используют монотерапию одним из антиаритмических препаратов. Следует учитывать, что в детском возрасте частота развития побочных эффектов и осложнений, в том числе проаритмических эффектов, выше, чем у взрослых. Это диктует необходимость тщательной оценки показаний и применения сопутствующей метаболической и вегетотропной терапии. Показаниями к интервенционному лечению считают наличие у больного клинических симптомов и признаки миокардиальной дисфункции. В случаях невозможности прибегнуть к интервенционному лечению (повышенный риск интраоперационных осложнений) назначают антиаритмические препараты. При пароксизмальных формах желудочковой тахикардии предпочтительно проведение интервенционных методов лечения.
При желудочковой тахикардии, развившейся вследствие миокардита или аутоиммунного поражения миокарда, проводят однократно курс противовоспалительной/иммуносупрессивной терапии преднизолоном. Назначают курсы лечения НПВП, метаболические препараты и антиоксиданты. Антиаритмическую терапию проводят аналогично лечению мономорфной желудочковой тахикардии у детей без органического поражения миокарда. С целью улучшения гемодинамических показателей при хронической недостаточности кровообращения применяют ингибиторы АПФ.
При осложнении желудочковой тахикардии развитием отёка лёгких проводят синдромную терапию, назначают антикоагулянты.
Развитие синкопальных приступов на фоне терапии, критической синусовой брадикардии, ограничивающей возможности последующей антиаритмической терапии, а также сохранение на фоне лечения высокой степени риска развития внезапной сердечной смерти (оценивают по концентрации индивидуальных факторов риска) — требуют интервенционного лечения.
Прогноз желудочковой тахикардии
Прогноз у детей с мономорфной желудочковой тахикардии в отсутствие органической патологии относительно благоприятный. При наличии органических изменений сердечнососудистой системы прогноз желудочковой тахикардии зависит от результатов лечения основного заболевания и контроля аритмии. При полиморфной желудочковой тахикардии отдалённый прогноз расценивается как неблагоприятный, однако внедрение в практику интервенционных методов лечения позволяет увеличить резервы терапии. У детей с CYMQ-T прогноз зависит от молекулярно-генетического варианта заболевания и эффективности комплексной терапии с точки зрения снижения числа и выраженности модифицируемых факторов риска синкопе и внезапной сердечной смерти.
Нормальный темп сердечных сокращений у взрослых людей определяется в пределах 60 - 80 ударов в минуту. Тахикардия - увеличение частоты сокращений сердца более 80 за минуту. Синусовый узел выполняет в организме роль главного регулятора сердечного ритма. При увеличении активности синусового узла под воздействием различных внешних и внутренних факторов развивается синусовая тахикардия, причины, лечение которой рассмотрим ниже.
Синусовая тахикардия - причины, диагностика, лечение
Синусовая тахикардия часто бывает не связана с патологией сердца и определяется при разных физиологических и патологических состояниях. Она может быть обусловлена эмоциональным напряжением, физической нагрузкой, повышением температуры. Известна взаимосвязь, существующая между сердца и температурой тела - при повышении температуры на 1С ЧСС увеличивается на 6-10 ударов в минуту. Патологическая синусовая тахикардия бывает при сердечной недостаточности различного происхождения.
Состояние, противоположное синусовой тахикардии, называется синусовой брадикардией. При этом состоянии ЧСС определяется меньше 60 сокращений за одну минуту. Развивается брадикардия в результате снижения активности синусового узла.
Эти простейшие нарушения сердечного ритма не имеют большого диагностического значения. ЭКГ при этих нарушенях ритма практически не отличается от нормы. Лечение назначается симптоматическое, тактика лечения зависит от причины, которая привела к нарушению автоматизма синусового узла.
Пароксизмальная тахикардия: причины, диагностика и лечение
Какая бывает пароксизмальная тахикардия, причины, лечение этого состояния рассмотрим ниже.
Пароксизмальной тахикардией называются приступы сердцебиения, при которых частота сокращений сердца достигает 150 - 220 ударов за минуту при наличии правильного ритма. Как правило, они начинаются и заканчиваются внезапно. Пароксизмальная тахикардия, причины, лечение могут быть разными, так как подразделяется на предсердную и желудочковую.
Предсердная пароксизмальная тахикардия нередко встречается у здоровых людей с неуравновешенной нервной системой. Особенно часто приступы бывают после эмоционального напряжения, злоупотребления такими напитками, как крепкий чай, кофе, а также алкоголем. Эти факторы повышают возбудимость нервной системы и способствуют развитию увеличения ЧСС.
Во время осмотра можно определить выраженную бледность кожи, а при продолжительном приступе - акроцианоз, усиленная пульсация сосудов шеи. Пульс ритмичный, частый, малого наполнения. АД чаще снижено.
Диагностика пароксизмальной тахикардии проводится с учетом данных ЭКГ.
Приступ наджелудочковой тахикардии возможно остановить действиями, направленными на стимуляцию блуждающего нерва. Для этого можно надавить на глазные яблоки, сдавить брюшной пресс, вызвать рвоту, предложить больному тужиться, задерживать дыхание. При неэффективности используют антиаритмические препараты. при тяжелом течении проводят сердечную стимуляцию и электроимпульсную терапию. лечат парентеральным введением антиаритмических препаратов, назначают электроимпульсную терапию.
Мы рассмотрели в данной статье, какая бывает тахикардия, причины, лечение этого клинического синдрома.


