06.02.2019
तीव्र prostatitis: तीव्र prostatitis के लक्षण, कारण, निदान और उपचार। तीव्र प्रोस्टेटाइटिस: लक्षण, उपचार के तरीके।
एक्यूट प्रोस्टेटाइटिस - प्रोस्टेट की तीव्र सूजन, जो एक निश्चित लक्षण जटिल (दर्द, अतिताप, डिसुरिया, सेप्टिक राज्य) की विशेषता है। तीव्र प्रोस्टेटाइटिस के रोगजनकों के स्पेक्ट्रम को अन्य तीव्र मूत्र पथ के संक्रमणों के समान रोगजनकों द्वारा दर्शाया जाता है।
विशाल बहुमत अवायवीय गैर-नकारात्मक बैक्टीरिया हैं: एस्चेरिचिया कोलाई 80% सेराटिया स्यूडोमोनास, क्लेबसिएला स्यूडोमोनस, प्रोटीस स्यूडोमोनस - 10-15%; गैर-सकारात्मक: एंटरोकोकस - 5-10%, स्टैफिलोकोकस ऑरियस एक मूत्रमार्ग कैथेटर के साथ मूत्राशय के लंबे समय तक जल निकासी के साथ तीव्र प्रोस्टेटाइटिस के विकास का कारण बनता है। अन्य ग्राम पॉजिटिव बैक्टीरिया प्रतिरक्षा संकेतक (लंबे समय तक सेप्टिक राज्य, अधिग्रहित इम्यूनोडिफीसिअन्सी सिंड्रोम, तपेदिक और अन्य स्थितियों में कमी) की पृष्ठभूमि के खिलाफ रोग के विकास का कारण बनते हैं।
ICD-10 कोड
- N41.0। एक्यूट प्रोस्टेटाइटिस।
- N41.8। प्रोस्टेट ग्रंथि के अन्य सूजन संबंधी रोग।
- N41.9। प्रोस्टेट ग्रंथि की अनिर्दिष्ट भड़काऊ बीमारी।
तीव्र प्रोस्टेटाइटिस की महामारी विज्ञान
प्रोस्टेट की सूजन संबंधी बीमारियों की संरचना में बैक्टीरियल तीव्र प्रोस्टेटाइटिस 5-10% है। रोग मुख्य रूप से प्रजनन आयु (35-50 वर्ष) में होता है।
तीव्र प्रोस्टेटाइटिस का कारण क्या है?
तीव्र प्रोस्टेटाइटिस के विकास के लिए संभावित कारकों में वे परिस्थितियाँ शामिल हैं जो बैक्टीरिया के संक्रमण के प्रवेश और प्रोस्टेट ऊतकों के उपनिवेशण में योगदान करती हैं:
- अवैध संभोग, साथी में पुरानी सूजन संबंधी बीमारियों की उपस्थिति (बैक्टीरियल वेजिनोसिस, क्रोनिक सैल्पिंगो-ओओफोराइटिस, आदि);
- intraprostatic मूत्र भाटा (मूत्राशय के स्फिंक्टर के कार्यात्मक विकारों के साथ);
- प्रोस्टेट पथरी (लंबे समय तक जमाव के कारण या जटिलता के रूप में) क्रोनिक प्रोस्टेटाइटिस);
- फिमॉसिस;
- मूत्रमार्ग कैथेटर;
- मूत्रमार्ग पर वाद्य हस्तक्षेप।
तीव्र सूजन प्रक्रिया के विकास में योगदान होता है:
- बवासीर, पक्षाघात, मोटापा और शारीरिक निष्क्रियता के कारण श्रोणि अंगों की शिरापरक भीड़ (ठहराव);
- सहवर्ती रोग (मधुमेह मेलेटस, अधिग्रहित इम्यूनोडिफीसिअन्सी सिंड्रोम, शराब)।
बैक्टीरियल तीव्र प्रोस्टेटाइटिस द्वारा एक विशेष स्थान पर कब्जा कर लिया जाता है, जो कि यूरोसप्सिस की पृष्ठभूमि के खिलाफ विकसित होता है, जिसकी विशेषता नैदानिक \u200b\u200bतस्वीर विशेषता जटिलताओं (प्रोस्टेट फोड़ा, श्रोणि कफ) के विकास के साथ एक पूर्ण पाठ्यक्रम है।
प्रोस्टेट में संक्रमण के लिए मार्ग अलग हैं।
प्रोस्टेट में प्रवेश करने के लिए एक संक्रमण के लिए सबसे आम तरीके हैं:
- कैनालिस्टिक मार्ग - प्रोस्टेट के उत्सर्जन नलिकाओं के माध्यम से पीछे के मूत्रमार्ग से;
- लिम्फोजेनस मार्ग - तीव्र मूत्रमार्ग में, "कैथेटर मूत्रमार्ग बुखार";
- हेमटोजेनस मार्ग - बैक्टीरिया के साथ।
तीव्र प्रोस्टेटाइटिस का रोगजनन
प्रोस्टेट में रूपात्मक परिवर्तनों को एक विशिष्ट तीव्र भड़काऊ प्रक्रिया के दौरान पता लगाया जा सकता है। कैटरियल तीव्र प्रोस्टेटाइटिस में, अंतरालीय ऊतक के एसीनी और प्रतिक्रियाशील एडिमा के विस्तार के कारण प्रोस्टेट का आकार बढ़ जाता है। इसके अलावा, भड़काऊ परिवर्तन जल्दी से प्रोस्टेट के उत्सर्जन नलिकाओं और लोब में विकसित होते हैं। इसी समय, पूरे अंग के शोफ के कारण उनका लुमेन काफी संकुचित या बाधित होता है।
केवल प्रोस्टेटिक ग्रंथियों के उत्सर्जन नलिकाएं, जो मूत्रमार्ग की पीठ में खुलती हैं, सीधे भड़काऊ प्रक्रिया में शामिल होती हैं। भड़काऊ प्रक्रिया श्लेष्म और सबम्यूकोसल परतों की तुलना में गहरा विस्तार नहीं करती है। उत्सर्जन नलिकाओं के सिकुड़ने की क्षमता और उनके सापेक्ष संकुचन या पूर्ण रुकावट के उल्लंघन से मूत्रमार्ग के पीछे ग्रंथियों के स्राव का उल्लंघन होता है। प्रोस्टेट स्राव के ठहराव का उल्लेख किया जाता है, नलिकाओं और ग्रंथियों के लुमेन को एक विक्षेपित उपकला, ल्यूकोसाइट्स, श्लेष्म-पतित निकायों से भर दिया जाता है। श्लेष्म झिल्ली और सबम्यूकोस झिल्ली में - ल्यूकोसाइट घुसपैठ। हेमोडायनामिक विकार अंग एडिमा को बढ़ाता है। मूत्रमार्ग की पीठ से संक्रमण के परिणामस्वरूप अक्सर कैटरियल तीव्र प्रोस्टेटाइटिस विकसित होता है। मूत्रमार्ग के पीछे एक भड़काऊ-बदल स्राव की रिहाई, पीछे के मूत्रमार्ग का समर्थन करती है।
कूपिक प्रोस्टेटाइटिस तीव्र प्रोस्टेटाइटिस के विकास में अगला चरण है। भड़काऊ प्रक्रिया, फैलाना, व्यक्तिगत लोबूल या पूरे प्रोस्टेट की प्रोस्टेट ग्रंथियों को प्रभावित करता है। मवाद के रूप में स्थिर ग्रंथि का स्राव मूत्रमार्ग में स्रावित होता है या अलग-थलग प्यूल्स होता है। ग्रंथियों के ऊतक में घुसपैठ की जाती है, इसके सेलुलर तत्व विनाशकारी परिवर्तनों के विभिन्न डिग्री से गुजरते हैं। हेमो - और लिम्फोडायनामिक गड़बड़ी बढ़ जाती है। उत्सर्जन नलिकाओं के रोड़ा के साथ, व्यक्तिगत रूप से तेजी से विस्तार होता है। प्रोस्टेट बढ़े हुए है।
प्रोस्टेट के अंतरालीय ऊतक को भड़काऊ प्रक्रिया का संक्रमण पैरेन्काइमल तीव्र प्रोस्टेटाइटिस को इंगित करता है। यह ध्यान दिया जाना चाहिए कि संक्रमण के संपर्क (पोस्ट-पंचर या पोस्टऑपरेटिव) और हेमटोजेनस मार्गों के साथ, पैरेन्काइमल चरण स्वतंत्र रूप से विकसित होता है। संक्रमण, इंटरस्टिटियम को प्रभावित करता है, आसानी से कमजोर इंटरलोबुलर सेप्टा पर काबू पाता है, और यह प्रक्रिया काफी हद तक शुद्ध चरित्र पर ले जाती है। ल्यूकोसाइट घुसपैठ, अंग की स्ट्रोमल संरचना को पकड़ती है, जिससे अंग का संघनन और शोफ होता है।
प्रक्रिया ग्रंथि या संपूर्ण ग्रंथि के एक हिस्से पर कब्जा कर सकती है। पैरेन्काइमल चरण पहले एक फैलने वाले फोकल चरण के रूप में विकसित होता है, जिसमें प्यूरुलेंट सूजन के अलग-अलग foci बनते हैं। फिर ल्यूकोसाइट घुसपैठ और प्युलुलेंट संलयन का फॉस्ट प्रोस्टेट के एक फोड़ा के गठन के साथ विलीन हो जाता है। इस पृष्ठभूमि के खिलाफ, ग्रंथि ऊतक प्रोस्टेट के एक फोड़ा के गठन के साथ पिघल सकता है। यदि सूजन प्रोस्टेट या आसपास के फाइबर के रेशेदार कैप्सूल को पकड़ती है, तो प्रोस्टेटाइटिस के एक जोड़े के बारे में बात करें। पैराप्रोस्टाटिक शिरापरक प्लेक्सस का फेलबिटिस तीव्र पैरेन्काइमल प्रोस्टेटाइटिस की एक गंभीर जटिलता है और सेप्सिस का कारण बन सकता है। ग्रंथि का एक फोड़ा कभी-कभी अनायास मूत्राशय, मूत्रमार्ग के पीछे, मलाशय में खुलता है, शायद ही कभी उदर गुहा में। आसपास के श्रोणि ऊतक में इसका उद्घाटन इसके दमन के साथ है। कूपिक और पैरेन्काइमल तीव्र प्रोस्टेटाइटिस के साथ, एक नियम के रूप में, मूत्रमार्ग के पीछे की प्रतिक्रियाशील सूजन और मूत्राशय की गर्दन विकसित होती है, जो रोग की नैदानिक \u200b\u200bतस्वीर को अतिरिक्त विशेषताएं प्रदान करती है।
तीव्र prostatitis के लक्षण
तीव्र प्रोस्टेटाइटिस के लक्षण तीव्र रूप से शुरू होते हैं, छोटे हिस्से में तेजी से, मुश्किल और दर्दनाक पेशाब के साथ, पेरिनेम में दर्द, गुदा और सुपर्प्यूबिक क्षेत्र में, मलाशय में दबाव की भावना, जननांग क्षेत्र में असुविधा। सामान्य नशा के लक्षण इसमें शामिल होते हैं: हाइपरथर्मिया 39 डिग्री सेल्सियस या उससे अधिक तक पहुंच जाता है, क्षिप्रहृदयता, तचीपनिया, मतली, ठंड लगना, एक सेप्टिक राज्य के विकास तक। ठंड लगना एक गंभीर बीमारी का स्पष्ट संकेत है। 20-30 मिनट के भीतर, ठंड लग जाती है, लेकिन सामान्य कमजोरी, पसीना और थकान दिखाई देती है।
विभिन्न रोगियों में शिकायतों की तीव्रता और नैदानिक \u200b\u200bअभिव्यक्तियों की डिग्री विषम है और तीव्र प्रोस्टेटाइटिस के रूप या चरण पर निर्भर करती है, साथ ही मूत्रमार्ग, मूत्राशय की गर्दन और मलाशय के संबंध में प्रोस्टेट में भड़काऊ फोकस के शारीरिक और स्थलाकृतिक स्थान पर है। मधुमेह मेलेटस, पुरानी शराब, नशीली दवाओं की लत बीमारी की वास्तविक गंभीरता को छिपा सकती है, जो रोगी की स्थिति को कम करती है। तीव्र prostatitis में दर्द की शिकायत अनुपस्थित हो सकती है या दर्दनाक आंत्र आंदोलनों तक सीमित हो सकती है, मलाशय में दबाव की भावना, जब बैठे हो।

एक डिजिटल रेक्टल परीक्षा के साथ, प्रोस्टेट में काफी बढ़े हुए, सूजन, तेज दर्द होता है, इंटरलॉबर सल्कस अंतर नहीं करता है, उतार-चढ़ाव की foci प्रोस्टेट के एक फोड़े के विकास का संकेत देती है। गंभीर पायरिया के साथ, मूत्र बादल है और इसमें एक गंध है।
फुलाया हुआ प्रोस्टेट और पैराप्रोस्टेटिक फाइबर की गंभीर एडिमा मूत्रमार्ग के पीछे के संपीड़न की ओर जाता है, पेशाब करने में कठिनाई बढ़ जाती है, तीव्र मूत्र प्रतिधारण के विकास तक। कुछ मामलों में, यह मरीज को तत्काल चिकित्सा देखभाल प्राप्त करने के लिए आधार के रूप में कार्य करता है।
तीव्र प्रोस्टेटाइटिस के लक्षण बहुत दुर्लभ हो सकते हैं, इसलिए रोग का समय पर निदान नहीं किया जाता है। तीव्र प्रोस्टेटाइटिस सामान्य संक्रामक रोगों के "मुखौटा" के तहत गुजर सकता है।
इसलिए, यह याद रखना चाहिए कि तापमान में अचानक वृद्धि। अन्य नैदानिक \u200b\u200bअभिव्यक्तियों की कमी वाले व्यक्ति में, प्रोस्टेट की एक डिजिटल गुदा परीक्षा की आवश्यकता होती है।
कैटरियल तीव्र प्रोस्टेटाइटिस में, प्रोस्टेट या तो अपरिवर्तित होता है या थोड़ा बढ़ा हुआ होता है, पल्पेशन मध्यम दर्द को इंगित करता है, और कूपिक प्रोस्टेटाइटिस के साथ, इसकी मध्यम वृद्धि की पृष्ठभूमि के खिलाफ, सूजन वाले लॉब्यूल्स पर तंग लोचदार घनत्व के अलग तेज दर्दनाक foci महसूस करना संभव है। पैरेन्काइमल तीव्र प्रोस्टेटाइटिस वाले रोगियों में, प्रोस्टेट तेज स्पर्श में हल्का तनावपूर्ण और दर्दनाक होता है। इसका घनत्व तंग और एकसमान होता है, जब फोड़े-फुंसियों का जमना, नरम होना नोट किया जाता है।
प्रोस्टेट में भड़काऊ प्रक्रिया के प्रसार के साथ आसपास के ऊतकों में, तीव्र प्रोस्टेटाइटिस के लक्षण बदलते हैं। जब प्रक्रिया पास-बबल ऊतक और मूत्राशय की दीवार को पकड़ लेती है, नैदानिक \u200b\u200bअभिव्यक्तियाँ पेशाब में तेज वृद्धि और पेशाब (टेनसमस) के साथ तीव्र सिस्टिटिस जैसा दिखता है। जब भड़काऊ प्रक्रिया मलाशय या पेरेरेक्टल ऊतक की दीवार पर जाती है, तो रोग की अभिव्यक्तियाँ दर्दनाक शौच के साथ प्रोक्टाइटिस और पैराप्रोक्टाइटिस से मिलती हैं, मलाशय से बलगम, पेरिनेम में तेज दर्द, गुदा दबानेवाला यंत्र के दर्दनाक ऐंठन जो एक डिजिटल रेक्टल परीक्षा के प्रदर्शन को बाधित करता है।
इस अध्ययन को अत्यधिक सावधानी के साथ किया जाना चाहिए, सबसे पहले, दर्द के कारण और दूसरा, क्योंकि भड़काऊ एक्सयूडेट के पुनरुत्थान में तेज वृद्धि और यहां तक \u200b\u200bकि रक्त में माइक्रोबियल वनस्पतियों और जीवाणु विषाक्त पदार्थों के प्रत्यक्ष "सफलता" के खतरे को भड़काने के खतरे के कारण। उत्तरार्द्ध न केवल सामान्य नशे को बढ़ा सकता है, बल्कि बैक्टीरिया के झटके का कारण भी बन सकता है। समान कारणों से, नैदानिक \u200b\u200bउद्देश्यों सहित, इसकी तीव्र सूजन के दौरान प्रोस्टेट की मालिश करने के लिए कड़ाई से मना किया जाता है। इसी समय, ग्रंथि के किसी भी उंगली की परीक्षा को नैदानिक \u200b\u200bउद्देश्यों के लिए अधिकतम उपयोग किया जाना चाहिए, और इसलिए, इसके लिए आगे बढ़ते हुए, तीन-गिलास परीक्षण, तीन-भाग मूत्र विश्लेषण और इसके जीवाणु परीक्षण करने के लिए आवश्यक ट्यूबों को पहले से तैयार करना आवश्यक है।
तीव्र प्रोस्टेटाइटिस का वर्गीकरण
तीव्र prostatitis में विभाजित है:
- प्रतिश्यायी;
- कूपिक;
- parenchymal।
तीव्र prostatitis की जटिलताओं:
- प्रोस्टेट फोड़ा;
- paraprostatit,
- पैराप्रोस्टैटिक शिरापरक प्लेक्सस के फ्लीबिटिस।
प्रक्रिया की व्यापकता के अनुसार, फैलाना और फोकल तीव्र प्रोस्टेटाइटिस को प्रतिष्ठित किया जाता है। तीव्र प्रोस्टेटाइटिस का वर्गीकरण सापेक्ष है, क्योंकि अक्सर भड़काऊ प्रक्रिया में सभी रूपों को एक साथ प्रस्तुत किया जाता है या वे तीव्र सूजन के विकास के क्रमिक चरण होते हैं।
तीव्र प्रोस्टेटाइटिस क्रमिक रूप से कैटरल से कूपिक और फिर पैरेन्काइमल रूप में गुजरता है। प्रत्येक चरण के विकास समय में एक सख्त समय सीमा नहीं होती है और यह सूक्ष्मजीव, शरीर की स्थिति, और साथ की रोग प्रक्रियाओं की रोगजनकता पर निर्भर करता है।
तीव्र prostatitis की जटिलताओं
तीव्र प्रोस्टेटाइटिस की लगातार जटिलता तीव्र मूत्र प्रतिधारण या कठिनाई है जो 100 मिलीलीटर या उससे अधिक के अवशिष्ट मूत्र की उपस्थिति के साथ पेशाब करती है, जिसके लिए तत्काल मूत्र की आवश्यकता होती है। ट्रोकार सिस्टोस्टॉमी को वरीयता दी जाती है। 12-18 सीएच के व्यास के साथ जल निकासी स्थापित करें, जल निकासी की अवधि 7-14 दिन है।
सूजन की प्रगति एक फोड़ा के गठन के साथ प्रोस्टेट ऊतक के दमन को जन्म दे सकती है।
प्रोस्टेट फोड़ा - फोकस के चारों ओर एक पाइोजेनिक कैप्सूल के गठन के साथ प्रोस्टेट पैरेन्काइमा का शुद्ध संलयन, आमतौर पर एक परिणाम या तीव्र प्रोस्टेटाइटिस का परिणाम होता है। बहुत कम बार, एक अज्ञातहेतुक, प्राथमिक प्रोस्टेट फोड़ा का निदान किया जाता है, जिसके परिणामस्वरूप अन्य प्यूरुलेंट-सूजन संबंधी बीमारियों से जुड़े सेप्टिकॉपीमिया के दौरान पुरुलेंट संक्रमण के मेटास्टेसिस होते हैं। इसी समय, एक प्यूरुलेंट फोकस (प्योडर्मा, फुरुनकुलोसिस, टॉन्सिलिटिस, साइनसिसिस) के अस्तित्व का इतिहास है। जांच करने पर, आप इन प्युलुलेंट फ़ॉसी को पा सकते हैं।
प्रोस्टेट के एक फोड़े को नैदानिक \u200b\u200bतस्वीर में वृद्धि और तीव्र प्रोस्टेटाइटिस के साथ रोगी की स्थिति की गंभीरता या रक्त परीक्षण बिगड़ने के साथ रोग के तेजी से विकास के साथ संदेह हो सकता है, नशा के संकेतों में वृद्धि। प्रोस्टेट की एक फोड़ा, बदले में, एंडोटॉक्सिक शॉक (ड्रॉप) के विकास से जटिल हो सकती है रक्तचापहाइपोथर्मिया से 35.5 ° C, 4.5 × 10 9 / l से नीचे सफेद रक्त कोशिकाओं के स्तर में कमी, साथ ही साथ पैराप्रोस्टेटिक कफ।
हालांकि, किसी को इस तथ्य को ध्यान में रखना चाहिए कि रोगी की स्थिति में व्यक्तिपरक सुधार की पृष्ठभूमि के खिलाफ प्युलुलेंट फॉसी (प्रोस्टेट में एक फोड़ा का गठन) हो सकता है।
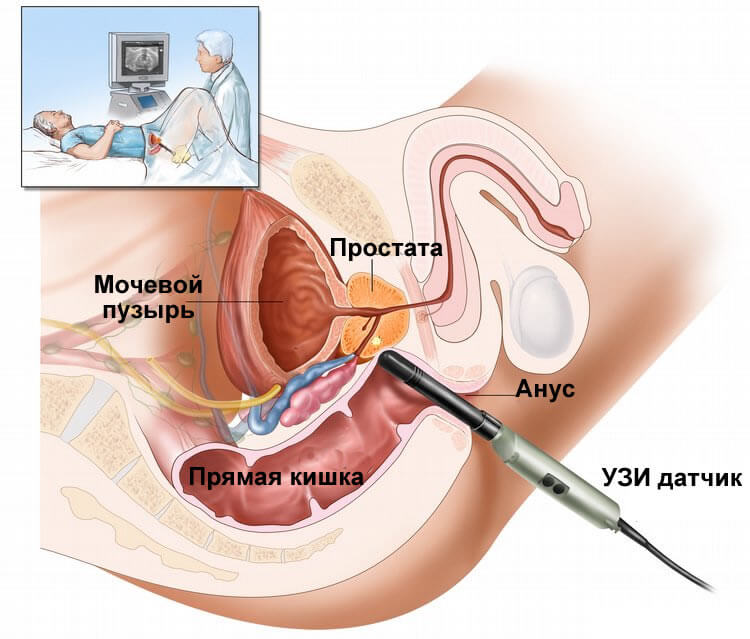
मलाशय के माध्यम से पल्पेशन द्वारा निदान किया जाता है, जब एक संदिग्ध क्षेत्र में दबाव के साथ बढ़े हुए और दर्दनाक ग्रंथि, बैलेटिंग या उतार-चढ़ाव की विषमता का पता लगाया जाता है। प्रोस्टेट में गहरी स्थित एक गुहा (पॉयोन के रेक्टल पल्स नामक लक्षण) के माध्यम से प्रेषित श्रोणि वाहिकाओं के धड़कन को महसूस करना संभव नहीं है। ग्रंथि में एक शुद्ध गुहा का पता लगाएं, एक रेक्टल सेंसर का उपयोग करके अंग के एक अल्ट्रासाउंड की अनुमति देता है।
सर्जिकल उपचार के बिना, एक फोड़ा मूत्रमार्ग के पीछे या मूत्राशय में खुल सकता है, जो नैदानिक \u200b\u200bरूप से दृश्यमान आत्म चिकित्सा के साथ होता है। मलाशय, पेरिनेम, पैराप्रोस्टैटिक और पेरिअलास्टिक ऊतक में फोड़ा का विच्छेदन प्यूरुलेंट फिस्टुलस, कफ के गठन के साथ होता है, जिसे सर्जिकल उपचार की भी आवश्यकता होती है।
प्रकट प्रोस्टेट फोड़ा तत्काल खोला जाता है, फोड़ा गुहा सूखा है। प्रोस्टेट फोड़ा का ड्रेनेज वर्तमान में ट्रांसरेक्टल या ट्रांसपेरिनल एक्सेस के साथ अल्ट्रासाउंड मार्गदर्शन के तहत किया जाता है। विधि की पसंद क्लिनिक के उपकरण और यूरोलॉजिस्ट की वरीयताओं पर निर्भर करती है, लेकिन ट्रांसपेरिनल एक्सेस प्रोस्टेट फोड़ा के लिए सबसे अच्छा दृष्टिकोण माना जाता है। स्थानीय संज्ञाहरण के तहत, एक फोड़ा पंचर होता है। गुहा में 6-8 सीएच के व्यास के साथ एक जल निकासी स्थापित की जाती है। जल निकासी की अवधि 5-7 दिन है।
अल्ट्रासाउंड मार्गदर्शन की अनुपस्थिति में, प्रोस्टेट फोड़ा का उद्घाटन बाएं हाथ की तर्जनी के नियंत्रण के तहत किया जाता है, मलाशय में डाला जाता है, जिसके साथ वे सबसे बड़े उतार-चढ़ाव के स्थान के लिए महसूस करते हैं। रोगी को उसकी पीठ पर कूल्हे और घुटने के जोड़ों पर मुड़े हुए पैरों के साथ लिटाया जाता है। ऑपरेशन सामान्य या एपिड्यूरल एनाल्जेसिया के तहत किया जाता है। पेरिनेम के दाएं या बाएं तरफ गुदा के 2-3 सेमी पूर्वकाल, एक या दोनों पालियों में फोड़ा के स्थान के अनुसार, फोड़ा एक लंबी सुई और एक सिरिंज के साथ छिद्रित होता है। सिरिंज में पंचर और मवाद की प्राप्ति के बाद, सुई के साथ एक स्तरित चीरा बनाई जाती है, फोड़ा खोला जाता है, गुहा खाली होता है, गुहा को संशोधित किया जाता है, संदंश का विस्तार होता है, और जल निकासी ट्यूब को अल्ट्रासाउंड मार्गदर्शन के साथ सूखा जाता है।
यदि फोड़ा सीधे मलाशय की दीवार के पास स्थित है, तो इसे सही ढंग से खोला जा सकता है। रोगी और संज्ञाहरण की स्थिति समान हैं। बाएं हाथ की तर्जनी के नियंत्रण के तहत, एक फोड़ा गुहा मलाशय के माध्यम से छिद्रित होता है। पूरी तरह से खाली फोड़ा नहीं होना चाहिए, क्योंकि यह इसके उद्घाटन को जटिल कर सकता है। पंचर साइट से सुई को हटाने के बिना, एक मलाशय दर्पण को मलाशय में डाला जाता है और, दृष्टि के नियंत्रण में, 1-2 सेमी के लिए सुई के माध्यम से फोड़ा दीवार को खोला जाता है। सक्शन द्वारा मवाद को हटा दिया जाता है। एक उंगली का उपयोग फोड़ा गुहा को संशोधित करने और एक जल निकासी ट्यूब के साथ नाली के लिए किया जाता है।
पश्चात की अवधि में, 4-7 दिनों के लिए मल त्याग में देरी के लिए मादक दर्दनाशक दवाओं को निर्धारित किया जा सकता है।
फोड़े के विच्छेदन में वृद्धि के साथ हो सकता है नशा और, दुर्लभ मामलों में, यहां तक \u200b\u200bकि बैक्टीरिया के झटके का विकास, जिसके लिए बड़े पैमाने पर जीवाणुरोधी चिकित्सा की आवश्यकता होती है और पश्चात की अवधि में चिकित्सा कर्मियों द्वारा निरंतर निगरानी की आवश्यकता होती है।
ऐसे मामलों में जहां पुरुलेंट सूजन प्रोस्टेट के कैप्सूल से परे फैली हुई है, पैराप्रोस्टैटिक कल्मोन होता है। एक नियम के रूप में, यह मूत्राशय की दीवार के सामने, ट्रांसनबेल स्पेस में विकसित होता है, डेनोनेविल एपोन्यूरोसिस के पीछे और ऊपर से पेरिटोनियम द्वारा, पीछे की तरफ बुलबुला स्थान अर्धवृत्ताकार पुटिका और प्रोस्टेट द्वारा सीमित होता है। पैराप्रोस्टैटिक कल्मोन प्रोस्टेट फोड़ा की एक अपेक्षाकृत दुर्लभ जटिलता है। नैदानिक \u200b\u200bतस्वीर में सामान्य नशा और बैक्टीरिया के लक्षण प्रबल होते हैं।
रोगी की प्रतिरक्षा प्रणाली और संबंधित रोगों की स्थिति के आधार पर, विशेष रूप से मधुमेह में, पैराप्रोस्थेटिक कल्मोन पेल्विक पैनफ्लेमोन या सीमित प्युलुलेंट फ़ॉसी में बदल सकता है। पश्च बुलबुला की जगह से प्यूलेंट संलयन आसानी से श्रोणि के पार्श्विका ऊतक तक फैल जाता है, जिससे पेरिटोनिटिस के लक्षणों के विकास के साथ पेट की दीवार में जलन होती है। मवाद प्रोस्टेट बिस्तर के नीचे फैल सकता है। श्रोणि के आंतों के स्थानों के साथ फैला हुआ, फोड़ा पेरी रेक्टल ऊतक को पकड़ता है और पेरिनेम को खोलता है। तो वहाँ pararectal purulent नालव्रण के साथ paraproctitis है। केवल समय पर शल्य चिकित्सा और जीवाणुरोधी उपचार सफलता की आशा देता है। इस मामले में, पैराप्रोस्टैटिक कफ के वितरण मार्ग छोटे श्रोणि के जल निकासी के तरीकों का निर्धारण करते हैं।
तीव्र प्रोस्टेटाइटिस का निदान
तीव्र प्रोस्टेटाइटिस का निदान अक्सर एनामनेसिस और शारीरिक परीक्षा के आधार पर स्थापित किया जा सकता है। प्रयोगशाला परीक्षण और अल्ट्रासोनोग्राफी डेटा आमतौर पर तीव्र प्रोस्टेटाइटिस के निदान की पुष्टि करते हैं। विभेदक निदान में, श्रोणि अंगों (जीर्ण प्रोस्टेटाइटिस, पैराप्रोक्टाइटिस, मूत्रमार्ग और मूत्राशय के फिस्टुला) की संभावित पुरानी सूजन पर ध्यान देना आवश्यक है।
तीव्र प्रोस्टेटाइटिस के निदान की स्थापना करते समय, इसकी जटिलताओं को इंगित करना आवश्यक है, जिसे स्थानीय और सामान्य में विभाजित किया जा सकता है। स्थानीय जटिलताओं में तीव्र मूत्र प्रतिधारण, प्रोस्टेट फोड़ा और श्रोणि कफ का विकास शामिल है। आम लोगों को बैक्टीरियोटॉक्सिक शॉक तक बैक्टिरिया, यूरोसप्सिस होते हैं। स्थानीय जटिलताओं के लिए आपातकालीन सर्जरी की आवश्यकता होती है। तीव्र प्रोस्टेटाइटिस भी तीव्र एपिडीडिमाइटिस, ऑर्कोसिपिडिडिमाइटिस के विकास का कारण बन सकता है।
तीव्र प्रोस्टेटाइटिस की प्रयोगशाला निदान
उपचार की रणनीति निर्धारित करने में तीव्र प्रोस्टेटाइटिस की प्रयोगशाला निदान एक महत्वपूर्ण घटक है। एक सामान्य रक्त परीक्षण से ल्यूकोसाइटोसिस, एक छुरा शिफ्ट, एक बढ़ी हुई ईएसआर का पता चलता है, जो भड़काऊ प्रक्रिया और पुरुलेंट-भड़काऊ नशा की डिग्री का न्याय करने का कारण देता है। एक एकल यूरिनलिसिस परिवर्तनों को प्रकट नहीं कर सकता है, लेकिन बार-बार अध्ययन से अक्सर पायरिया और बैक्टीरियूरिया का पता चलता है। इस प्रयोजन के लिए, मूत्र के पहले भाग की जांच करना विशेष रूप से महत्वपूर्ण है, जो मूत्र के पीछे से प्रोस्टेटिक ग्रंथियों के उद्घाटन उत्सर्जन नलिकाओं से मवाद या एक परिवर्तित रहस्य है। चूंकि मलाशय की मालिश के बाद प्राप्त प्रोस्टेट स्राव का अध्ययन असंभव है, इसलिए हमें खुद को एक चार-गिलास नमूने तक सीमित करना होगा, जिसमें मूत्र के अंतिम हिस्सों में ल्यूकोसाइट्यूरिया और बैक्टीरियूरिया का पता लगाया जाता है।

मूत्र की एक बैक्टीरियोलॉजिकल परीक्षा से एक विशिष्ट यूरोपथोजेनिक वनस्पतियों का पता चलता है। मूत्र (एंटीबायोटिक) के बैक्टीरियोलॉजिकल अध्ययन के परिणाम आपको एंटीबायोटिक चिकित्सा को समायोजित करने की अनुमति देते हैं। यह भी ध्यान में रखा जाना चाहिए कि प्रोस्टेट के सूजन वाले क्षेत्रों के जल निकासी को बिगड़ा जा सकता है और केवल समय-समय पर बहाल किया जाता है, और फिर मवाद के साथ प्रोस्टेट का स्राव मूत्रमार्ग के पीछे प्रवेश करता है। मूत्र के बार-बार बैक्टीरियोलॉजिकल परीक्षण से सटीक जानकारी प्राप्त करने की संभावना बढ़ जाती है।
सामान्य नशा बढ़ने के साथ, ठंड लगने के साथ व्यस्त तापमान, व्यक्ति को सेप्टिक अवस्था विकसित करने की संभावना को याद रखना चाहिए और बार-बार रक्त का एक सांस्कृतिक अध्ययन (संस्कृति) करना चाहिए, जो आपको एक रोगी में सेप्सिस के प्रेरक एजेंट की पहचान करने की अनुमति देता है।
सूजन के लिए शरीर की प्रतिक्रिया में न्यूट्रोफिल की बड़ी भूमिका को देखते हुए। हाल के वर्षों में, उनकी आबादी के अध्ययन में प्रतिरक्षात्मक प्रतिक्रियाएं बढ़ती नैदानिक \u200b\u200bउपयोग प्राप्त कर रही हैं। ये परीक्षण अन्य इम्यूनोलॉजिकल मानदंडों के साथ मिलकर, चिकित्सकों को भड़काऊ प्रक्रिया की प्रकृति और गतिशीलता का न्याय करने की अनुमति देते हैं, और सबसे महत्वपूर्ण बात, भड़काऊ प्रक्रिया के दमन और सेप्सिस के विकास का खतरा है।
तीव्र प्रोस्टेटाइटिस का वाद्य निदान
वर्तमान में, मूत्र संबंधी अभ्यास में, प्रोस्टेट की एक पंचर बायोप्सी विभिन्न रोगों के निदान में तेजी से महत्वपूर्ण स्थान पर है। तीव्र प्रोस्टेटाइटिस के रूप में जटिलताएं 1-2% मामले बनाती हैं। इसके अलावा शायद ही कभी, प्रोस्टेट के TUR के बाद ऐसी जटिलताओं का निदान किया जाता है, जो एक नियम के रूप में, एक अस्पताल में नोसोकोमियल संक्रमण के प्रकोप के खिलाफ होता है।
तीव्र प्रोस्टेटाइटिस में एंड्रोएथ्रल एंडोस्कोपिक अनुसंधान विधियों (मूत्रमार्ग, सिस्टोस्कोपी) को contraindicated हैं
मूत्रत्याग से पहले और बाद में एक अवरोही सिस्टोग्राम के साथ उत्सर्जन की छोटी सी जानकारी प्राप्त की जा सकती है। सिस्टोग्राम पर, कभी-कभी बढ़े हुए प्रोस्टेट और बढ़े हुए सेमिनल पुटिकाओं के कारण मूत्राशय के निचले समोच्च के साथ एक भरने वाले दोष का पता लगाना संभव होता है; एक उतरते हुए मूत्रमार्ग पर, मूत्रमार्ग और सेमिनल ट्यूबरल के पीछे के भाग में परिवर्तन (प्रोस्टेटिक मूत्रमार्ग की लंबाई, बढ़ते हुए भरने); पेशाब के बाद सिस्टोग्राम पर, अवशिष्ट मूत्र की उपस्थिति और मात्रा अप्रत्यक्ष रूप से निर्धारित की जा सकती है।
तीव्र prostatitis का उपचार
तीव्र प्रोस्टेटाइटिस के निदान वाले रोगियों को अस्पताल में भर्ती किया जाना चाहिए, अधिमानतः एक विशेष मूत्र रोग विभाग में।
सरल तीव्र prostatitis के साथ, तीव्र prostatitis का जीवाणुरोधी उपचार आमतौर पर प्रभावी होता है और इसे स्टेपवाइज किया जाता है। गंभीर नशा के साथ, दवाओं को अंतःशिरा रूप से प्रशासित किया जाता है, तापमान के सामान्यीकरण और तीव्र प्रोस्टेटाइटिस के लक्षणों से राहत के साथ, मौखिक प्रशासन के लिए संक्रमण संभव है। दवाओं। फार्माकोथेरेपी की कुल अवधि कम से कम 4 सप्ताह है।
37.5 डिग्री सेल्सियस, निम्न ल्यूकोसाइटोसिस, और प्रतिकूल कारकों (बार-बार तीव्र सूजन, मधुमेह मेलेटस, उन्नत उम्र) की अनुपस्थिति में शरीर के तापमान में वृद्धि के साथ, उपचार 10 दिनों के लिए किया जाता है, फ़्लोरोक्विनोलोन को एक आउट पेशेंट आधार पर निर्धारित किया जा सकता है।
तीव्र प्रोस्टेटाइटिस में, पसंद की दवाएं हैं:
- फ्लोरोक्विनोलोन (लिवोफ़्लॉक्सासिन, नॉरफ़्लोक्सासिन, ओफ़्लॉक्सासिन, पेफ़्लोक्सासिन, सिप्रोफ़्लोक्सासिन);
- संरक्षित अर्धजीर्ण पेनिसिलिन (एम्पीसिलीन + सल्बैक्टम, एमोक्सिसिलिन + क्लेवुलैनिक एसिड);
- दूसरी-तीसरी पीढ़ी के सेफलोस्पोरिन (सेफ़रैक्साइम, सेफ़ोटैक्सिम, सेफैक्लोर, सेफ़िक्साइम, सीफाइब्यूटीन), कभी-कभी एमिंगिसोक्साइड के संयोजन में।
वैकल्पिक दवाएं:
- मैक्रोलाइड्स (एज़िथ्रोमाइसिन, क्लियरिथ्रोमाइसिन, रॉक्सिथ्रोमाइसिन, एरिथ्रोमाइसिन);
- डॉक्सीसाइक्लिन।
सबसे अधिक निर्धारित दवाएं हैं:
- लेवोफ़्लॉक्सासिन 3-4 दिनों के लिए दिन में एक बार 500 मिलीग्राम पर, फिर 4 सप्ताह तक दिन में एक बार 500 मिलीग्राम पर;
- ofloxacin 3-4 दिनों के लिए दिन में 400 मिलीग्राम 2 बार, फिर 4 सप्ताह के लिए 400 मिलीग्राम 2 बार एक दिन के अंदर;
- पेफ्लोक्सासिन 3-4 दिनों के लिए दिन में 400 मिलीग्राम 2 बार, फिर 4 सप्ताह के लिए 400 मिलीग्राम 2 बार एक दिन में;
- सिप्रोफ्लोक्सासिन 3-4 दिनों के लिए दिन में 500 मिलीग्राम 2 बार, फिर 500 मिलीग्राम 2 बार एक दिन में 4 सप्ताह तक।
तीव्र प्रोस्टेटाइटिस के लिए वैकल्पिक दवाएं अक्सर कम निर्धारित की जाती हैं:
- 4-6 सप्ताह के लिए दिन में एक बार 0.25-0.5 ग्राम के अंदर एजिथ्रोमाइसिन;
- 4-6 सप्ताह के लिए दिन में 100 मिलीग्राम 2 बार के अंदर डॉक्सीसाइक्लिन;
- एरिथ्रोमाइसिन एक दिन में 0.5-1.0 ग्राम 4 बार, फिर 0.5 ग्राम दिन में 4 बार, केवल 4-6 सप्ताह के अंदर।
दवाओं की उच्च खुराक का उपयोग करते समय, विटामिन थेरेपी (एस्कॉर्बिक एसिड, बी विटामिन) एक ही समय में निर्धारित किया जाना चाहिए, पर्याप्त सेवन और तरल पदार्थ के उत्सर्जन के लिए निगरानी करें।
एसिटाइलसैलिसिलिक एसिड और अन्य एनएसएआईडी (पाइरोक्सिकम, डाइक्लोफेनाक), बाद वाले को इंट्रामस्क्युलर रूप से, मौखिक रूप से, और मलाशय सपोसिटरीज़ और अन्य रूपों के रूप में निर्धारित किया जा सकता है जो विरोधी भड़काऊ और दर्द निवारक एजेंटों के रूप में उपयोगी है। असहनीय दर्दनाक दर्द के लिए, बेलेडोना के साथ मादक दवाओं का उपयोग अनुमेय है, जिसमें रेक्टल सपोसिटरी भी शामिल है।
भड़काऊ और कूपिक्युलर तीव्र प्रोस्टेटाइटिस वाले रोगियों में, भड़काऊ प्रक्रिया की प्रगति की अनुपस्थिति में, फिजियोथेरेपी, गर्म बैठे स्नान, कैमोमाइल काढ़े से गर्म माइक्रोकलाइस्टर्स को ग्रंथि में सूजन घुसपैठ की बहाली में तेजी लाने, सूजन के समाधान को प्रोत्साहित करने की सिफारिश की जाती है।
अनुभव से पता चलता है कि एक नियम के रूप में, बिना निदान या देर से निदान किए गए तीव्र प्रोस्टेटाइटिस, कैटरल (कम अक्सर कूपिक्युलर) रूप, सफलतापूर्वक किसी अन्य कारण के लिए निर्धारित किसी भी जीवाणुरोधी, विरोधी भड़काऊ उपचार का जवाब देता है (इन्फ्लूएंजा, तीव्र श्वसन रोग, आदि के ओवरडायग्नोसिस के साथ)।
आगे का प्रबंधन
डॉक्टर का आगे का कार्य दीर्घकालिक छूट प्राप्त करना और प्रोस्टेट में सूजन प्रक्रिया के जटिलताओं और संभावित अवशेषों को रोकना है।
उनमें एक संक्रामक एजेंट हो सकता है और, स्राव के खराब खाली होने के कारण, प्रोस्टेट पत्थरों का निर्माण होता है। अशांत आकारिकी और माइक्रोकिरिकुलेशन के इन foci को हमेशा भड़काऊ प्रक्रिया के विचलन की शुरुआत और क्रोनिक प्रोस्टेटाइटिस के आधार के संभावित शुरुआत का स्थान माना जाता है। पैरेन्काइमल प्रोस्टेटाइटिस अक्सर बीमारी का एक पुराना रूप बन जाता है। अस्थायी विकलांगता की अवधि 20-40 दिन है। रोग के एक जीर्ण रूप में तीव्र प्रोस्टेटाइटिस के संक्रमण के खतरे को इन रोगियों के अनुवर्ती निरीक्षण की आवश्यकता होती है।
तीव्र प्रोस्टेटाइटिस को पुरुषों में प्रोस्टेट में एक भड़काऊ प्रक्रिया के रूप में समझा जाता है। रोग बैक्टीरिया के साथ अंग के ऊतकों के संक्रमण के कारण होता है। तीव्र प्रोस्टेटाइटिस के लिए तत्काल चिकित्सा ध्यान देने की आवश्यकता होती है। रोग पुरानी प्रोस्टेटाइटिस, एक पुरानी श्रोणि दर्द सिंड्रोम से अलग करता है।
रोग की एक विशिष्ट विशेषता ग्रंथि की तीव्र सूजन है, अंग के ऊतकों में एक purulent क्षेत्र का गठन। सभी पुरुषों में बीमार होने का खतरा होता है, लेकिन जैसे-जैसे शरीर की उम्र बढ़ती है, यह बढ़ता जाता है।
रोग के रूप
तीव्र प्रोस्टेटाइटिस के तीन रूप हैं:
- bluetongue;
- कूपिक;
- parenchymal।
रोग का प्रारम्भिक रूप है। आकार में छोटा होता है। इस वजह से, प्रोस्टेट स्राव की निकासी की शारीरिक स्थितियों का उल्लंघन होता है। भड़काऊ प्रक्रिया सतह परतों की तुलना में अधिक गहरी नहीं है।
रोग के विकास में एक और चरण कूपिक्युलर प्रोस्टेटाइटिस है। पैथोलॉजिकल प्रक्रिया ग्रंथि के सभी ऊतकों में फैलती है। अक्सर पुरुषों में, प्रोस्टेट से मवाद निकलता है।
पैरेन्काइमल प्रोस्टेटाइटिस शरीर के संक्रमण के साथ अक्सर क्रोनिक संक्रमण की साइट से रक्त के संक्रमण के साथ या सर्जरी के परिणामस्वरूप होता है। पीछे के मूत्रमार्ग और मूत्राशय भड़काऊ प्रक्रिया में शामिल हैं।
प्रोस्टेट रोग क्यों होता है?
सबसे पहले, तीव्र प्रोस्टेटाइटिस सूक्ष्मजीवों द्वारा उकसाया जाता है: ई कोलाई, एंटरोकोकस, प्रोटियस, स्यूडोमोनस एरुगिनोसा और अन्य। कैंडिडा मशरूम भी रोग में एक रोगजनक कारक है।
रोगजनक सूक्ष्मजीव मूत्रमार्ग की सूजन के साथ-साथ मूत्राशय से, साथ ही मूत्राशय से प्रोस्टेट ऊतक में प्रवेश करते हैं, जिसमें सूजन का ध्यान केंद्रित होता है।
ऐसे कारक हैं जिनमें प्रोस्टेट में रोगजनकों को पेश करने का जोखिम काफी बढ़ जाता है:
- यौन साथी में सूजन संबंधी बीमारियां।
- साझेदारों का लगातार परिवर्तन।
- पहले प्रोस्टेट पर सर्जिकल हस्तक्षेप किया।
- मूत्राशय कैथीटेराइजेशन।
- प्रोस्टेट ग्रंथि में पथरी।
गैर-संक्रामक प्रोस्टेटाइटिस के कारण हैं:
- श्रोणि अंगों में भीड़;
- यौन विकार (उनमें अत्यधिक सक्रिय यौन जीवन या, इसके विपरीत, इसकी अनुपस्थिति);
- गतिहीन जीवन शैली और पर्याप्त शारीरिक गतिविधि की कमी;
- बहुत सारे मादक पेय पीने, विशेष रूप से बीयर;
- धूम्रपान;
- हाइपोथर्मिया।
प्रोस्टेट की सूजन के मुख्य लक्षण
प्रोस्टेट की सूजन के लक्षण मुख्य रूप से बीमारी के चरण पर निर्भर करते हैं। हालांकि, सभी पुरुषों में, सबसे विशेषता लक्षण प्रतिष्ठित हैं, जो मंच की परवाह किए बिना खुद को प्रकट करते हैं। तीव्र prostatitis में, निम्नलिखित लक्षण हमेशा मौजूद होते हैं:
- दर्द;
- पेशाब करने में कठिनाई
- सामान्य विषाक्तता के संकेत।
पीड़ादायक लक्षण सबसे गंभीर स्थिति में हैं। दर्द स्थानीयकृत है, एक नियम के रूप में, पेरिनेल क्षेत्र में। पेशाब अधिक बार और बहुत दर्दनाक हो जाता है। हालांकि, तीव्र प्रोस्टेटाइटिस के प्रारंभिक चरण में, नशा के लक्षण अनुपस्थित हैं।
कूपिक प्रोस्टेटाइटिस के साथ, इसके लक्षण सबसे अधिक स्पष्ट हैं। दर्द का उच्चारण किया जाता है, इसका ध्यान पेरिनेम में स्थानीयकृत होता है, लिंग और त्रिक क्षेत्र को देता है। मूत्र विकार तीव्र हो जाते हैं, मूत्र प्रतिधारण कभी-कभी नोट किया जाता है। शौच अक्सर काफी देर से होता है। कई पुरुषों में नशे के लक्षण दिखाई देते हैं और मुख्य रूप से बुखार और खराब स्वास्थ्य में प्रकट होते हैं।
डॉक्टर का पैल्पेशन एक काफी बढ़े हुए प्रोस्टेट ग्रंथि को निर्धारित करता है। यह ऊतक की अपनी विषमता और तनाव के साथ-साथ बढ़े हुए दर्द की विशेषता है। एक मूत्रालय में ल्यूकोसाइट्स की एक उच्च संख्या का पता चलता है, मवाद के धागे की उपस्थिति।
रोग के पैरेन्काइमल रूप के साथ, शरीर के नशा के लक्षण सबसे अधिक स्पष्ट होते हैं। शरीर का तापमान 39 डिग्री तक बढ़ जाता है और इससे भी अधिक, रोगी अपनी भूख खो देते हैं, कमजोरी विकसित होती है। मूत्राशय को खाली करने का प्रयास तीव्र दर्द के साथ है।
रोग की जटिलताओं
यदि पुरुषों में तीव्र prostatitis के इलाज के लिए उपाय नहीं किए जाते हैं, तो यह धीरे-धीरे क्रोनिक हो जाता है। एक ही बात तब होती है जब उपचार गलत तरीके से किया गया था। हालांकि, कुछ मामलों में, तीव्र प्रोस्टेटाइटिस खतरनाक जटिलताओं के साथ धमकी देता है। यहाँ सबसे आम हैं:
- एक्यूट मूत्र प्रतिधारण।
- (तीव्र एपिडीडिमाइटिस)।
- वृषण शोथ (तीव्र ऑर्काइटिस)।
- वीर्य पुटिकाओं और वास deferens की सूजन।
- लिम्फ नोड्स की सूजन।
- सामर्थ्य विकार, सहवास के दौरान या बाद में दर्द।
- बिगड़ा हुआ शुक्राणुजनन के कारण बांझपन।
- मूत्रमार्ग की सूजन और (बहुत कम सामान्यतः) मूत्राशय।
- फोड़े का गठन।
- रक्त में संक्रमण का फैलना (सेप्सिस)।
रोग का निदान

प्रोस्टेट की सूजन के उपचार के लिए आवश्यक परिणाम देने के लिए, चिकित्सक इसका निदान करता है। भौतिक, वाद्य और प्रयोगशाला विधियों का उपयोग किया जाता है।
शारीरिक विधि मलाशय की एक परीक्षा है। इस प्रकार, डॉक्टर सूजन वाले अंग के आकार, इसकी स्थिरता और दर्द की डिग्री निर्धारित कर सकते हैं।
प्रोस्टेट के वाद्य अध्ययन:
- चुंबकीय अनुनाद इमेजिंग;
- कंप्यूटेड टोमोग्राफी।
तीव्र prostatitis के लिए उपचार
ज्यादातर मामलों में, तीव्र prostatitis मुश्किल है, इसके लक्षण बहुत दर्दनाक हैं। इसलिए, अक्सर इस बीमारी का उपचार एक अस्पताल में किया जाता है। इसे मना करना असंभव है, क्योंकि केवल ऐसी स्थितियों में डॉक्टर सफलतापूर्वक भड़काऊ फोकस के प्रभावी उन्मूलन के उद्देश्य से उपचार का चयन करता है।
एंटीबायोटिक उपचार बैक्टीरियल प्रोस्टेटाइटिस के लिए निर्धारित है। प्रत्येक व्यक्तिगत रोगी के लिए, आवश्यक दवाओं का चयन किया जाता है।
एंटीस्पास्मोडिक्स और एनाल्जेसिक के साथ उपचार गंभीर दर्द के लिए सलाह दी जाती है।
जब दर्द और सूजन कम हो जाती है, तो चिकित्सक एक फिजियोथेरेप्यूटिक उपचार निर्धारित करता है। इसमें प्रोस्टेट मालिश और वैद्युतकणसंचलन शामिल हैं।
तीव्र मूत्र प्रतिधारण में, कैथीटेराइजेशन के बजाय ट्रोकार सिस्टोस्टॉमी किया जाता है। यह उपचार मूत्राशय के संक्रमण के लिए कम जोखिम भरा है।
प्रोस्टेटाइटिस की रोकथाम
तीव्र प्रोस्टेटाइटिस को रोका जा सकता है। यह हर आदमी की शक्ति के भीतर है। रोकथाम में मुख्य बिंदु:
- पूरी तरह से व्यक्तिगत स्वच्छता;
- यौन स्वच्छता का पालन;
- क्रोनिक संक्रमण के foci का उपचार;
- शारीरिक गतिविधि और यौन गतिविधि का सामान्यीकरण;
- आपके जीवन से बहिष्करण बुरी आदतें: शराब, धूम्रपान;
- मूत्र पथ के रोगों का उपचार।
याद रखें कि प्रोस्टेटाइटिस को रोकना आसान है, और इसे ठीक करना मुश्किल है। निवारक उपाय एक आदमी के दूसरे दिल को स्वस्थ रखने में मदद करेंगे।
 तीव्र प्रोस्टेटाइटिस एक पैथोलॉजिकल इन्फ्लेमेटरी-संक्रामक प्रक्रिया है, जो पुरुष ग्रंथि के ऊतकों को प्रभावित करती है, साथ ही सूजन संरचनाओं के सूजन और foci के साथ होती है।
तीव्र प्रोस्टेटाइटिस एक पैथोलॉजिकल इन्फ्लेमेटरी-संक्रामक प्रक्रिया है, जो पुरुष ग्रंथि के ऊतकों को प्रभावित करती है, साथ ही सूजन संरचनाओं के सूजन और foci के साथ होती है।
तीव्र प्रोस्टेटाइटिस के कारणों को सशर्त रूप से निम्नलिखित श्रेणियों में विभाजित किया गया है:
1. संक्रामकरोगजनक गैर-सूक्ष्मजीवों के कारण:
- ग्राम-नेगेटिव (प्रोटियस, एस्चेरिचिया कोली, क्लेबसिएला);
- ग्राम पॉजिटिव (स्ट्रेप्टोकोकी, एंटरोकोकी, स्टेफिलोकोसी);
- मूत्रजननांगी संक्रमण: ट्राइकोमोनिएसिस, गोनोरिया, मायकोप्लाज्मा और अन्य;
सूक्ष्मजीव शरीर में प्रवेश करते हैं, जिससे प्रोस्टेट की तीव्र सूजन होती है, कई तरह से:
- उन्हें शरीर में स्थित संक्रमण के स्थल से रक्तप्रवाह द्वारा ले जाया जाता है। दुर्भावनापूर्ण एजेंटों ने प्रोस्टेट को रक्तप्रवाह के माध्यम से वितरित किया, यहां तक \u200b\u200bकि इसमें से एक अंग रिमोट से (उदाहरण के लिए, टॉन्सिलिटिस, क्षय, साइनसाइटिस के साथ), स्वस्थ ऊतकों को नुकसान पहुंचा सकता है। आखिरकार, ग्रंथि की शारीरिक विशेषता शिरापरक और धमनी anastomoses का एक व्यापक नेटवर्क है।
- ग्रंथि के उत्सर्जन नलिकाओं से प्रवेश, जो मूत्रमार्ग की दीवार में पीछे की ओर खुलते हैं। मूत्रमार्गशोथ, सिस्टिटिस, मूत्रमार्ग में पथरी, फिमोसिस, एनोडोएरेथ्रल प्रक्रियाएं (सिस्टोस्कोपी, बाउगी, कैथेटर) अक्सर प्रोस्टेट ग्रंथि की तीव्र सूजन को भड़काती हैं।
2. गैर-संक्रामक कारणों। कारकों की इस श्रेणी में पैल्विक नसों और मलमूत्र नलिकाओं (एसिनी) में स्थायी ठहराव शामिल है। गैर-संक्रामक जीन की ग्रंथि की तीव्र सूजन अक्सर उन रोगियों में पाई जाती है जो थोड़ा हिलना और बहुत बैठना पसंद करते हैं, पेल्विक वैरिकाज़ नसों से पीड़ित होते हैं, नियमित कब्ज, पुरानी शराब का नशा। हाइपोथर्मिया, अत्यधिक या अनियमित सेक्स, मधुमेह, एड्स भी बीमारी का कारण बन सकते हैं।
प्रोस्टेट ग्रंथि की तीव्र सूजन के लक्षण
ऐलेना मैलेशेवा: "प्रोस्टेटाइटिस यूरोपीय डॉक्टरों द्वारा हराया गया है। पुरुष स्वास्थ्य के क्षेत्र में उनकी खोज आदर्श है। यह एक सफलता है और इसे कहा जाता है ..."
 प्रोस्टेटाइटिस का तेज होना, क्या करें? तुरंत डॉक्टरी सलाह लें। दरअसल, पुरुषों में तीव्र प्रोस्टेटाइटिस का प्रभावी उपचार केवल यूरोलॉजी विभाग के एक अस्पताल में ही संभव है।
प्रोस्टेटाइटिस का तेज होना, क्या करें? तुरंत डॉक्टरी सलाह लें। दरअसल, पुरुषों में तीव्र प्रोस्टेटाइटिस का प्रभावी उपचार केवल यूरोलॉजी विभाग के एक अस्पताल में ही संभव है।
तीव्र prostatitis के लिए उपचार दोनों चिकित्सीय और शल्य चिकित्सा तरीके से किया जाता है। प्रोस्टेटाइटिस के एक तीव्र हमले से राहत देने का निर्णय केवल एक डॉक्टर द्वारा किया जा सकता है, जो नैदानिक \u200b\u200bतस्वीर, परीक्षा परिणामों के आधार पर किया जाता है, जो रोग के कारण और ग्रंथि में भड़काऊ प्रक्रिया के चरण को प्रकट करता है।
एक फोड़ा जो प्रोस्टेट ग्रंथि, श्रोणि कफ में होता है, और कई अन्य असामान्यताएं तीव्र बैक्टीरियल प्रोस्टेटाइटिस की जटिल बीमारी का परिणाम हो सकती हैं। इस प्रक्रिया को पूरी तरह से विकसित करने और प्रोस्टेट एडेनोमा के विस्तार के कारण सर्जरी का उपयोग किया जाता है। यूरोलॉजिस्ट तत्काल एक सप्ताह के लिए ग्रंथि गुहा को सूखाकर, फोड़ा खोल देता है।
रूढ़िवादी उपचार स्टेप वाइज है और इसमें उपायों का एक सेट शामिल है: ड्रग थेरेपी, बेड रेस्ट, फिजियोथेरेपी (गतिहीन गर्म स्नान, यूएचएफ, माइक्रोवेव, अंग मालिश, मलाशय वैद्युतकणसंचलन)। सूजन से राहत के बाद फिजियोथेरेपी की जाती है।
तीव्र प्रोस्टेटाइटिस के लिए एक आहार भी चिकित्सीय उपायों के परिसर में शामिल है। एक संतुलित आहार जो मसालेदार, वसायुक्त खाद्य पदार्थ, शराब और कैफीन युक्त किण्वन पेय को बाहर करता है, एक छोटे समय में तीव्र सूजन से राहत दे सकता है।
 एंटीबायोटिक थेरेपी सूजन के खिलाफ लड़ाई में एक प्राथमिक चिकित्सा है। तीव्र प्रोस्टेटाइटिस के लिए एंटीबायोटिक दवाओं को अंतःशिरा और मौखिक रूप से प्रशासित किया जाता है। अंतःशिरा जलसेक को शरीर के तापमान, बुखार, नशा के साथ रोग के जटिल रूपों के लिए संकेत दिया जाता है। उपरोक्त लक्षणों को रोकने के बाद, एक अभ्यास का अभ्यास किया जाता है दवाओं गोलियों के रूप में।
एंटीबायोटिक थेरेपी सूजन के खिलाफ लड़ाई में एक प्राथमिक चिकित्सा है। तीव्र प्रोस्टेटाइटिस के लिए एंटीबायोटिक दवाओं को अंतःशिरा और मौखिक रूप से प्रशासित किया जाता है। अंतःशिरा जलसेक को शरीर के तापमान, बुखार, नशा के साथ रोग के जटिल रूपों के लिए संकेत दिया जाता है। उपरोक्त लक्षणों को रोकने के बाद, एक अभ्यास का अभ्यास किया जाता है दवाओं गोलियों के रूप में।
"प्रोस्टेटिटिस का तेज होना, इलाज कैसे करें?" - केवल एक डॉक्टर इस प्रश्न का उत्तर दे सकता है। रोग के साथ, तीव्र प्रोस्टेटाइटिस दवाएं और उनके प्रशासन की अवधि एक मूत्र रोग विशेषज्ञ द्वारा निर्धारित की जाती है। केवल इस मामले में पूर्ण वसूली की गारंटी है। आत्म-चिकित्सा जटिलताओं के साथ खतरनाक है और बीमारी का एक पुराना रूप है। सब के बाद, प्रोस्टेट की पुरानी सूजन एक पूरी तरह से अनुपचारित एक्सटर्बेटेड प्रोस्टेटाइटिस है।
तीव्र प्रोस्टेटाइटिस के लिए उपचार जीवाणुरोधी दवाओं के निम्नलिखित समूहों द्वारा किया जाता है:
- फ़्लोरोक्विनोल - सिप्रोफ्लोक्सासिन, नॉरफ़्लोक्सासिन, लेवोफ़्लॉक्सासिन;
- सेफलोस्पोरिन - सेफोटैक्सिम, सीफाइबुटीन, सेफैक्लोर;
- अर्ध-सिंथेटिक संरक्षित पेनिसिलिन - एम्पीसिलीन / सल्बैक्टम, एमोक्सिसिलिन / क्लेवुलिन एसिड;
- एरिथ्रोमाइसिन, एजिथ्रोमाइसिन, रॉक्सिथ्रोमाइसिन। इस बीमारी के साथ, मैक्रोलाइड समूह की दवाओं को वैकल्पिक दवाएं माना जाता है जो उपरोक्त एंटीबायोटिक दवाओं की तुलना में सूजन की राहत में बहुत कम बार उपयोग की जाती हैं।
चिकित्सीय दवा परिसर में विटामिन बी और सी भी शामिल हैं, एनएसएआईडीएस के दर्द के लक्षणों के लिए (डायक्लोफेनाक, पीरोक्सिकैम, रेक्टल सपोसिटरी विद बेल्लाडोना), इम्युनोमोडुलेटर डॉक्टर द्वारा इंगित किए जाते हैं।
औषधीय तैयारी वाले पुरुषों में प्रोस्टेट ग्रंथि की तीव्र सूजन का उपचार दस दिनों (आमतौर पर एक भयावह अवस्था के साथ) से कई महीनों (पैरेन्काइमल जटिल रूप के साथ) तक किया जाता है।
 प्रोस्टेटाइटिस के तेजी के साथ सेक्स पर प्रतिबंध एक तेजी से वसूली के लिए एक आवश्यक शर्त है। यद्यपि दर्दनाक लक्षण और पेरिनेम में असुविधा शायद ही कभी पुरुषों को अंतरंग बनाती है।
प्रोस्टेटाइटिस के तेजी के साथ सेक्स पर प्रतिबंध एक तेजी से वसूली के लिए एक आवश्यक शर्त है। यद्यपि दर्दनाक लक्षण और पेरिनेम में असुविधा शायद ही कभी पुरुषों को अंतरंग बनाती है।
तीव्र हमले के बाद, नियमित यौन जीवन पुरुषों को केवल लाभ पहुंचाएगा। लेकिन एक अंतरंग संबंध में प्रवेश करना, रोगी को जानना आवश्यक है:
- जब संक्रामक और बैक्टीरियल तीव्र प्रोस्टेटाइटिस का निदान किया जाता है, तो यौन साथी के संक्रमण से बचने के लिए सेक्स को संरक्षित किया जाना चाहिए;
- कई घंटों के लिए संभोग को लम्बा न करें, इससे प्रोस्टेटाइटिस का विस्तार हो सकता है। सूजन के प्रकोप के कारण सेमिनल द्रव और तीव्र अंग भार का ठहराव हैं;
- गुदा मैथुन फिर से एक उत्तेजना पैदा कर सकता है। इस मामले में उपचार लंबा और महंगा होगा। गुदा सेक्स कई गंभीर प्रोस्टेट जटिलताओं का एक आम कारण है;
- अनियमित संभोग रोग के अप्रिय लक्षणों को वापस कर सकते हैं। सूक्ष्मजीवों के संघर्ष से उत्तेजना पैदा होती है। सब के बाद, प्रत्येक महिला योनि में एक अलग वनस्पति होती है। इसलिए, समानांतर सूजन एक ही समय में कई भागीदारों के साथ सेक्स का परिणाम है।
हर आदमी ने सुना है कि तीव्र प्रोस्टेटाइटिस बीमारियों में तीसरे स्थान पर है, जिसके कारण वे एक मूत्र रोग विशेषज्ञ की ओर मुड़ते हैं। यह एक ऐसी समस्या है जो भविष्य में बांझपन, बिगड़ा स्तंभन और स्खलन, यौन रोग और कैंसर का कारण बन सकती है। तो, तीव्र प्रोस्टेटाइटिस (लेटेस्ट प्रोस्टेटाइटिस से) है।
प्रोस्टेट एक ग्रंथियों वाला अंग है जो मूत्राशय के नीचे श्रोणि गुहा के निचले हिस्से में स्थित होता है।
इसका मुख्य कार्य एक गुप्त विकसित करना है, जो लगभग 35% स्खलन है। प्रजनन कार्य प्रोस्टेट ग्रंथि के काम पर निर्भर करता है, क्योंकि यह:
- शुक्राणु गतिविधि और व्यवहार्यता का समर्थन करता है;
- शुक्राणु के एसिड-बेस राज्य की स्थिरता प्रदान करता है;
- स्खलन पर एक एंजाइमेटिक प्रभाव पड़ता है;
- पेशाब के कार्य के नियमन में भाग लेता है।
रोग के कारण और परिणाम
एटियलॉजिकल कारकों में, संक्रामक और गैर-संक्रामक प्रतिष्ठित हैं।
संक्रमण सबसे अधिक बार मूत्रवाहिनी से होता है, कम अक्सर जननांग अंगों की सूजन प्रक्रिया के फोकस से हीमेटोजेनस मार्ग (रक्त प्रवाह) के माध्यम से होता है। रोग के प्रेरक कारक विभिन्न सूक्ष्मजीव हैं:

- staphylococci;
- स्ट्रेप्टोकोक्की;
- ई। कोलाई;
- पीला ट्रेपोनिमा;
- माइकोबैक्टीरियम ट्यूबरकुलोसिस;
- क्लैमाइडिया;
- कवक;
- gonococci;
- वायरस।
अन्य कारणों में, सबसे महत्वपूर्ण हैं:
- यौन शासन का उल्लंघन (रुकावट, संभोग की अवधि, यौन रोग);
- हाइपोथर्मिया;
- व्यायाम की कमी, गतिहीन जीवन शैली;
- मूत्रमार्गशोथ, एपिडीडिमाइटिस, वेसिकुलिटिस;
- मलाशय के रोग (प्रोक्टाइटिस, प्रोक्टोसिग्मॉइडाइटिस, एनुसाइटिस, बवासीर);
- तीव्र श्वसन संक्रमण;
- विभिन्न जोड़तोड़ के दौरान मूत्राशय के मूत्राशय और गर्दन को नुकसान।
कारकों की कार्रवाई का तंत्र द्विपक्षीय है: सबसे पहले, वे शरीर की रक्षा प्रतिक्रियाओं और क्षमताओं को कमजोर करते हैं, और दूसरी बात, जननांग-पैल्विक विकार होते हैं। संक्रामक एजेंट ग्रंथि के पैरेन्काइमा में प्रवेश करते हैं, सूजन पैदा करते हैं, प्रोस्टेट की सूजन, चयापचय प्रक्रियाओं को बाधित करते हैं और एसिड-बेस बैलेंस को बाधित करते हैं।
सभी को जानना जरूरी है
 यदि संदिग्ध लक्षण (दर्दनाक पेशाब, बुखार, सामान्य कमजोरी) हैं, तो आपको निदान की पुष्टि या खंडन करने के लिए किसी विशेषज्ञ से संपर्क करना चाहिए। भड़काऊ प्रक्रिया के मामले में, विशेष दवा निर्धारित की जाती है।
यदि संदिग्ध लक्षण (दर्दनाक पेशाब, बुखार, सामान्य कमजोरी) हैं, तो आपको निदान की पुष्टि या खंडन करने के लिए किसी विशेषज्ञ से संपर्क करना चाहिए। भड़काऊ प्रक्रिया के मामले में, विशेष दवा निर्धारित की जाती है।
यह अतिरिक्त रूप से प्रभावी है जो सूजन से राहत देता है, जीवाणुरोधी गुण होता है, और सेलुलर स्तर पर वसूली प्रक्रियाओं में तेजी लाता है। अक्सर वे ऐसे पौधों के टिंचर्स और काढ़े का उपयोग करते हैं:
- कैमोमाइल;
- सैलंडन;
- सेंट जॉन पौधा
- ऋषि;
- motherwort;
- बिछुआ।
हर्बल दवा का उपयोग पेशाब के स्टेबलाइजर के रूप में किया जाता है, एक एनाल्जेसिक प्रभाव (दर्द कम करता है) के लिए, और रोग के जीर्ण रूप के विकास को रोकने के लिए भी।
जोखिम में कौन है?
 घटना, प्रगति, निदान और उपचार की बेहतर समझ के लिए, यह निम्नलिखित रूपों में वर्गीकृत करने के लिए प्रथागत है:
घटना, प्रगति, निदान और उपचार की बेहतर समझ के लिए, यह निम्नलिखित रूपों में वर्गीकृत करने के लिए प्रथागत है:
- एक्यूट बैक्टीरियल प्रोस्टेटाइटिस।
- स्पर्शोन्मुख प्रोस्टेटाइटिस।
रोग मुख्य रूप से 22 से 55 वर्ष की आयु के प्रजनन कार्य करने वाले पुरुषों में होता है। लगभग 35-45% पुरुष आबादी इस बीमारी से पीड़ित है। जोखिम समूह में मूत्रजननांगी प्रणाली की तीव्र या पुरानी संक्रामक बीमारियां, अनियमित यौन जीवन, यौन साझेदारों में लगातार परिवर्तन, हार्मोनल विकार वाले पुरुष शामिल हैं।
रोग के लक्षण
 तीव्र prostatitis के मुख्य लक्षण हैं:
तीव्र prostatitis के मुख्य लक्षण हैं:
- पेचिश की अभिव्यक्तियाँ (कठिनाई या लगातार आग्रह के रूप में पेशाब का उल्लंघन);
- आंत्र आंदोलनों के दौरान बाहरी जननांग क्षेत्र में दर्द;
- शक्ति में कमी;
- शरीर के तापमान में वृद्धि;
- मलाशय में धड़कते हुए दर्द;
- सामान्य नशा के संकेत (भूख में कमी, सिरदर्द, प्रदर्शन में कमी, नींद की गड़बड़ी, मनो-भावनात्मक विकार);
- एक सामान्य रक्त परीक्षण में सफेद रक्त कोशिकाओं में वृद्धि।
नैदानिक \u200b\u200bतरीके
प्रोस्टेटाइटिस का निदान उपरोक्त लक्षणों पर आधारित है, सूक्ष्मजीवविज्ञानी परीक्षा के लिए एक रहस्य प्राप्त करने के साथ एक गुदा डिजिटल परीक्षा का डेटा, मूत्र और रक्त का विश्लेषण।
तीव्र प्रोस्टेटाइटिस वाले रोगियों के तालुकाघात पर, प्रोस्टेट ग्रंथि बहुत दर्दनाक, तनावग्रस्त, बढ़े हुए और कठोर होते हैं। निदान की पुष्टि अल्ट्रासाउंड, यूरोफ्लोमेट्री द्वारा की जा सकती है।
कैसे एक समस्या से छुटकारा पाने के लिए?
तीव्र प्रोस्टेटाइटिस का इलाज करने के तरीके को सही और सटीक रूप से समझने के लिए, प्रयोगशाला परीक्षणों का संचालन करना आवश्यक है जो यह निर्धारित करने में मदद करेगा कि किस वनस्पति ने सूजन पैदा की है। थेरेपी व्यापक होनी चाहिए और रोग की विशेषताओं को ध्यान में रखना चाहिए।
 प्रारंभ में, मसालेदार खाद्य पदार्थों को आहार से बाहर करना आवश्यक है, न कि मादक पेय, वसायुक्त खाद्य पदार्थों को पीने के लिए। पाचन तंत्र की स्थिति की निगरानी करना महत्वपूर्ण है।
प्रारंभ में, मसालेदार खाद्य पदार्थों को आहार से बाहर करना आवश्यक है, न कि मादक पेय, वसायुक्त खाद्य पदार्थों को पीने के लिए। पाचन तंत्र की स्थिति की निगरानी करना महत्वपूर्ण है।
पेशाब संबंधी विकारों के संबंध में, एंटीस्पास्मोडिक्स, दर्द निवारक का उपयोग किया जाता है, पेरिनेम के क्षेत्र में थर्मल प्रक्रियाएं निर्धारित की जाती हैं।
व्यापक स्पेक्ट्रम एंटीबायोटिक दवाओं के साथ गहन चिकित्सा सल्फोनामाइड दवाओं के संयोजन में किया जाता है। उपचार पूर्ण वसूली तक रहता है, ताकि क्रोनिक रूप से संक्रमण से बचा जा सके।
तीव्र प्रोस्टेटाइटिस में, प्रभावी सिट्ज बाथ, हॉट माइक्रोकलाइस्टर्स, एनाल्जेसिक वाले सपोसिटरी प्रभावी हैं।
सामान्य सुदृढ़ीकरण चिकित्सा, जिसे विटामिन, हर्बल उपचार (समुद्री हिरन का सींग, कैमोमाइल, कैलेंडुला) के खनिजों के साथ किया जा सकता है, भी महत्वपूर्ण है।
यदि समय पर सहायता प्रदान की जाती है, तो प्रोस्टेटाइटिस के सभी रूपों का पूर्वानुमान अनुकूल है। निवारक उपायों के बारे में मत भूलो जो बीमारियों को रोकेंगे, जटिलताओं को खत्म करेंगे, प्रतिरक्षा प्रणाली को उच्च स्तर पर बनाए रखेंगे, और सभी अंगों और प्रणालियों के सामान्य कामकाज को सुनिश्चित करेंगे।
पुरुष शक्ति के लिए, स्वर, शक्ति, कामेच्छा बनाए रखने के लिए, कुछ नियमों का पालन करना आवश्यक है:
- मूत्रजननांगी अंगों की स्थिति की निगरानी करें;
- बुरी आदतों को खत्म करना;
- दिन के शासन को सामान्य करें, सोएं;
- तनाव कारकों के लिए कम रसीला;
- आहार को समायोजित करें;
- एक नियमित यौन जीवन का नेतृत्व करें;
- सहायता प्रदान करने के लिए समय में विशेषज्ञों की ओर मुड़ें;
- निधियों के उपयोग की रोकथाम के लिए पारंपरिक चिकित्सा;
- हार्मोनल विकारों का इलाज करें;
- स्वच्छता और जननांग प्रणाली का तापमान बनाए रखें।
प्रजनन कार्य को संरक्षित करना किसी भी पुरुष के लिए आधार है। आखिरकार, यह पृथ्वी पर जीवन को जारी रखने की कुंजी है। इसलिए, आपको यौन स्वास्थ्य के बारे में गंभीर रहने, स्वर और ऊर्जा बनाए रखने, नकारात्मक बाहरी प्रभावों से बचाने की आवश्यकता है! एक स्वस्थ जीवन शैली के नियमों का पालन करना, जिससे आप न केवल जननांग प्रणाली के रोगों की घटना को रोकते हैं, बल्कि पूरे जीव की भी!
एक्यूट प्रोस्टेटाइटिस विभिन्न सूक्ष्मजीवों द्वारा, एक नियम के रूप में, प्रोस्टेट ग्रंथि की सूजन है। बीमारी में आपातकालीन चिकित्सा देखभाल की आवश्यकता नहीं होती है। फिर भी, जीर्ण रूप विकसित होने का खतरा है। लेख में आप बीमारी के मुख्य लक्षण, निदान के तरीके और उपचार सीखेंगे। समझें कि बीमारी का इलाज कैसे किया जाता है।
तीव्र प्रोस्टेटाइटिस के कारण
यह बीमारी ज्यादातर युवा पुरुषों में होती है, जिनकी उम्र 25 वर्ष और उससे अधिक है। कारण - विभिन्न प्रकार के सूक्ष्मजीव:
- ई। कोलाई और स्यूडोमोनस एरुगिनोसा;
- enterococci;
- स्टेफिलोकोकस ऑरियस;
- क्लेबसिएला;
- प्रोटीन और अन्य।
उनमें से कुछ लगातार किसी व्यक्ति की त्वचा पर होते हैं और विकृति का कारण नहीं बनते हैं। लेकिन, प्रोस्टेट के श्लेष्म झिल्ली को मूत्रमार्ग के माध्यम से मिला, वे सक्रिय रूप से विकसित होते हैं, और प्रोस्टेट की तीव्र सूजन का कारण बनते हैं। अन्य सूक्ष्मजीव असुरक्षित संभोग के दौरान प्रोस्टेट में प्रवेश करते हैं। ऐसे पुरुष जिनके पास एक सक्रिय सेक्स जीवन है, बदलते साथी हैं, उन्हें तीव्र प्रोस्टेटाइटिस का खतरा है।
यह रोग गैर-संक्रामक कारणों से होता है। पुरुषों के चिकित्सा इतिहास में अक्सर निम्नलिखित कारक होते हैं:
- गतिहीन जीवन शैली;
- हाइपोथर्मिया;
- यौन संयम;
- बाधित संभोग;
- धूम्रपान और शराबखोरी।
अंग से सटे जहाजों में स्राव या रक्त के ठहराव के गठन के लिए स्थितियां बनाई जाती हैं। तीव्र प्रोस्टेटाइटिस भड़क सकता है, उदाहरण के लिए, अनावश्यक रूप से लंबे समय तक संभोग। इस मामले में, प्रोस्टेट के रहस्य का कोई रास्ता नहीं निकलता है, यह ग्रंथि में जमा होता है, बैक्टीरिया के विकास के लिए एक वातावरण बन जाता है। यदि आप डॉक्टर से परामर्श नहीं करते हैं, तो जटिलताएं अलग हैं:
- फोड़े;
- प्रोस्टेट कैंसर
- प्रोस्टेट एडेनोमा;
इसके अलावा, बिगड़ा हुआ प्रोस्टेट समारोह बांझपन और नपुंसकता की ओर जाता है।
प्रोस्टेटाइटिस और लक्षण लक्षणों का वर्गीकरण
ICD-10 रोगों के अंतरराष्ट्रीय वर्गीकरण के अनुसार, तीव्र प्रोस्टेटाइटिस का एक कोड एन 41.0 है। डॉक्टर्स एंड्रोलॉजिस्ट कई रूपों को भेद करते हैं जो प्रोस्टेट ग्रंथि को नुकसान की डिग्री पर निर्भर करते हैं।
कटार का रूप
एक्यूट केटरल प्रोस्टेटाइटिस तब होता है जब एक संक्रमण प्रोस्टेट के मल के नलिका में प्रवेश करता है। इस स्तर पर, रोगजन्य केवल ग्रंथि के श्लेष्म झिल्ली पर विकसित होते हैं, ऊतकों में गहराई से प्रवेश नहीं करते हैं। सूजन, सूजन, प्रोस्टेट ग्रंथि के विस्तार के foci का गठन होता है, अक्सर मूत्र नलिका को संकुचित करता है। कुछ मामलों में, इन्फ्लूएंजा वायरस या गले में खराश रोग को भड़काने कर सकते हैं।
कैटरियल अर्ल प्रोस्टेटाइटिस के लक्षण हल्के होते हैं, कभी-कभी अनुपस्थित होते हैं:
- पेशाब का मामूली उल्लंघन;
- पेरिनेम में भारीपन की भावना, खासकर जब बैठे;
- धीरे-धीरे शरीर के तापमान में 31-38 C की वृद्धि
अंतिम लक्षण नहीं हो सकता है। इस प्रकार के प्रोस्टेटाइटिस का कितना इलाज किया जाता है? तीव्र रूप में, लक्षण 2 सप्ताह के बाद अपने दम पर गुजर सकते हैं। कुछ मामलों में, स्व-चिकित्सा दवा लेने के बिना होती है। हालांकि, रोग के बढ़ने और अगले रूप में संक्रमण होने की संभावना है।

कूपिक प्रोस्टेटाइटिस
यह एक अनसक्स्ड कैटरल की पृष्ठभूमि के खिलाफ विकसित होता है। संक्रमण फैलता है, प्रोस्टेट ग्रंथि के व्यक्तिगत लोब को प्रभावित करता है। नैदानिक \u200b\u200bतस्वीर अधिक स्पष्ट होगी। एक कूपिक रूप के लक्षण:
- मल त्याग के दौरान तीव्र दर्द;
- दर्द, पेरिनेम में संवेदनाओं को खींचना;
- शरीर के तापमान में 38 की वृद्धि;
- पेशाब का उल्लंघन।
इस तथ्य के कारण कि पुटिका के फॉलिक्युलर प्रोस्टेटाइटिस फोसी के साथ ग्रंथि में दिखाई देते हैं, मूत्र में प्यूरुलेंट धागे देखे जा सकते हैं। रोग का निदान समय पर उपचार के साथ ही अनुकूल है: लक्षण 12 दिन में गायब हो जाते हैं। यदि दवा शुरू नहीं की जाती है, तो बीमारी निम्नलिखित रूप में चली जाती है।
पैरेन्काइमल प्रोस्टेटाइटिस
एक और नाम फैलाना है। प्रोस्टेट की तीव्र सूजन का अंतिम चरण। रोग ग्रंथि के पैरेन्काइमा तक फैलता है, प्युलुलेंट फॉसी दिखाई देते हैं। उनमें से कुछ एक निरंतर शुद्ध घाव में विलीन हो जाते हैं। भड़काऊ प्रक्रिया पूरी तरह से पूरे अंग को कवर कर सकती है, जबकि ग्रंथि आकार में बढ़ जाती है।
प्रोस्टेटाइटिस के एक पैरेन्काइमल रूप के साथ लक्षण स्पष्ट होते हैं। समग्र नैदानिक \u200b\u200bतस्वीर जटिल है:
- पेरिनेम में गंभीर दर्द, ग्रंथियों के लिंग तक फैली हुई। कुछ मामलों में, पुरुष पीठ के बल लेटने पर दर्द में कमी पर ध्यान देते हैं, जिसमें पैर पेट से दब जाते हैं।
- आंशिक या पूर्ण मूत्र प्रतिधारण।
- मलाशय के क्षेत्र में, एक विदेशी शरीर की सनसनी, तेज दर्द, मल त्याग के साथ तीव्र।
- मल और निकास गैस का उल्लंघन, गुदा से श्लेष्म निर्वहन।
- शरीर का तापमान बढ़ जाता है, 40 तक पहुंच जाता है, ठंड लगने लगती है।
यह भी पढ़ें: प्रोस्टेट पेट्रिफिकेशन
प्रोस्टेटाइटिस के फैलने के रूप का परिणाम भविष्यवाणी करना मुश्किल है। सही उपचार के साथ, वसूली हो सकती है, लेकिन प्रोस्टेट ग्रंथि के कार्यों के एक हिस्से के नुकसान के साथ। एक पुरानी रूप में संक्रमण या प्रोस्टेट की एक फोड़ा की उपस्थिति संभव है।
तीव्र प्रोस्टेटाइटिस, विधियों और सुविधाओं का निदान
यदि आप ऊपर सूचीबद्ध लक्षणों में से एक पाते हैं, तो क्या करें और तीव्र प्रोस्टेटाइटिस के विकास का संदेह है? सबसे पहले, किसी यूरोलॉजिस्ट या एंड्रोलॉजिस्ट से सलाह लें। अकेले लक्षणों के आधार पर निदान करना संभव नहीं है। प्रोस्टेट के एक तीव्र रूप का निदान कैसे करें, इसके बारे में पढ़ें।

सबसे पहले, डॉक्टर एक एनामनेसिस एकत्र करेगा। पता चलता है कि क्या यौन संचारित रोग थे। यदि हां, तो क्या व्यवहार किया गया था। लक्षणों और उनकी गंभीरता को स्पष्ट करें। यह आपके पेशे, उम्र, यौन जीवन आदि के बारे में डेटा एकत्र करेगा। रोग की पूरी तस्वीर प्राप्त करने के लिए यह आवश्यक है।
एनामेनेसिस इकट्ठा करने के बाद, मूत्र रोग विशेषज्ञ प्रोस्टेट की एक गुदा परीक्षा (फोटो देखें) करेगा। यही है, मलाशय की दीवार के माध्यम से एक उंगली के साथ अंग का पैल्पेशन। चरण के आधार पर, निम्नलिखित ध्यान देने योग्य होगा:
- कैथेटर प्रोस्टेटाइटिस के साथ - प्रोस्टेट ग्रंथि में थोड़ी वृद्धि, कमजोर खराश।
- कूपिक के साथ - चित्र, जैसा कि कैटरल के साथ होता है, लेकिन बढ़े हुए व्यथा के साथ प्रोस्टेट ग्रंथि के लोब की सूजन के छोटे क्षेत्रों को महसूस किया जाता है।
- पैरेन्काइमल के साथ - प्रोस्टेट ग्रंथि बहुत बढ़ जाती है, एक बदली हुई बनावट और तीव्र व्यथा के साथ। गुदा में गंभीर दर्द के कारण अक्सर मलाशय में उंगली डालना संभव नहीं होता है।
एक गुदा परीक्षा के बाद, डॉक्टर रक्त और मूत्र परीक्षण के लिए भेजेगा। तालिका में परिणाम देखें।
पुरुषों में संदिग्ध तीव्र प्रोस्टेटाइटिस के लिए निर्धारित प्रयोगशाला परीक्षणों के प्रकार:
- प्रोस्टेट स्राव का अध्ययन।
- तीन गिलास मूत्र का नमूना।
- Luminescent माइक्रोस्कोपी।
- जीवाणु रक्त संस्कृति (सेप्सिस के संकेत के साथ)।
निदान को स्पष्ट करने और प्रोस्टेट की अन्य बीमारियों को बाहर करने के लिए, डॉक्टर परीक्षा के लिए एक रेफरल देगा। वर्तमान में, कई तकनीकें उपलब्ध हैं, इसलिए मुख्य पर विचार करें।
प्रोस्टेट टीआरयूएस - अनुप्रस्थ अल्ट्रासाउंड। आपको पैरेन्काइमा सहित ऊतकों में परिवर्तन की पहचान करने की अनुमति देता है। फैलाना प्रोस्टेटाइटिस के साथ, तकनीक एडेनोमा और प्रोस्टेट कैंसर जैसी बीमारियों को खत्म करती है।
यूरेथ्रोपोस्टैटोग्राफी - प्रोस्टेट ग्रंथि के कैंसर, एडेनोमा और अल्सर से तीव्र प्रोस्टेटाइटिस को भेद करने की अनुमति देता है। चित्र प्रोस्टेट में मूत्रमार्ग की संकीर्णता और इसके विरूपण को दिखाएंगे।
तीव्र प्रोस्टेटाइटिस में बायोप्सी नहीं की जाती है, क्योंकि प्रोस्टेट ग्रंथि में संक्रमण के प्रसार को भड़काने की आशंका है।
तीव्र prostatitis का उपचार
प्रोस्टेटाइटिस का एक तीव्र हमला होने पर क्या करना है - ऐसा प्रश्न उन पुरुषों द्वारा पूछा जाता है जो उद्देश्यपूर्ण कारणों से तुरंत चिकित्सा संस्थान नहीं जा सकते हैं। थोड़ी देर के लिए दर्द को दूर करने में मदद करने के कई तरीके हैं।
प्राथमिक चिकित्सा - एक दर्द निवारक दवा लें। अधिक तरल पदार्थ पिएं, इससे पेशाब की प्रक्रिया आसान होगी, व्यथा से राहत मिलेगी। यदि संभव हो, तो कई मिनट के लिए गर्म पानी के साथ एक बेसिन में बैठो।
जितनी जल्दी हो सके - एक डॉक्टर से परामर्श करें। यह बताना न भूलें कि कौन सी दवाएं ली गईं।
दवा के दो लक्ष्य हैं:
- तीव्र प्रोस्टेटाइटिस (संक्रमण) के कारणों का उन्मूलन।
- रक्त परिसंचरण का सामान्यीकरण, भीड़ का उन्मूलन।
यह भी पढ़ें: प्रोस्टैटोसिस्टिटिस - रोग के लक्षण और उपचार
उपचार एक आउट पेशेंट के आधार पर किया जाता है। प्रोस्टेटाइटिस के पैरेन्काइमल रूप की जटिलताओं के लिए केवल अस्पताल में भर्ती की आवश्यकता होती है। यही है, इन-पेशेंट उपचार आवश्यक नहीं है। इससे पहले कि आप तीव्र प्रोस्टेटाइटिस का इलाज करना सीखें, पारंपरिक चिकित्सा के सिद्धांतों से खुद को परिचित करें।
एंटीबायोटिक नुस्खे
यदि तीव्र प्रोस्टेटाइटिस बैक्टीरिया के कारण होता है, तो डॉक्टर एंटीबायोटिक उपचार लिखेंगे। एक मूत्र रोग विशेषज्ञ के पर्चे के बिना, खुद को ड्रग्स लेने की कोशिश न करें।
सबसे पहले, जब कोई दवा चुनते हैं, तो शरीर की विशेषताओं को ध्यान में रखा जाता है। उदाहरण के लिए, गुर्दे की विफलता के साथ, कुछ दवाएं (जेंटोमाइसिन, कार्बेनिसिलिन) शरीर में विषाक्त पदार्थों की मात्रा को बढ़ाती हैं।
![]()
दूसरे, एंटीबायोटिक्स लेने की अवधि भी व्यक्तिगत रूप से शरीर की सामान्य स्थिति के आधार पर निर्धारित की जाती है। यदि किसी व्यक्ति की स्वास्थ्य की स्थिति असंतोषजनक है, तो लंबे समय तक उपयोग एलर्जी प्रतिक्रियाओं, जिल्द की सूजन, कैंडिडिआसिस और अन्य बीमारियों के विकास को भड़काता है।
तीसरा, एंटीबायोटिक्स में कार्रवाई का एक अलग स्पेक्ट्रम होता है। इसलिए, बैक्टीरियोलॉजिकल संस्कृति के परिणामों के आधार पर, चिकित्सक उस दवा का चयन करता है जो रोगज़नक़ के साथ सामना करेगा।
शरीर पर एंटीबायोटिक दवाओं के नकारात्मक प्रभाव को कम करने के लिए, डॉक्टर एंटीहिस्टामाइन लिखेंगे। आंतों के माइक्रोफ्लोरा को बहाल करने के लिए - लैक्टोबैक्टीरिन या बिफिडुम्बैक्टीरिन।
एक बीमार आदमी में प्रतिरक्षा को मजबूत करना
तीव्र प्रोस्टेटाइटिस के जटिल चिकित्सा उपचार के साथ, प्रतिरक्षा प्रणाली को मजबूत करने वाली दवाएं निर्धारित की जाती हैं। एक मजबूत शरीर शरीर में एक संक्रमण से निपटने में सक्षम है, इसलिए इम्यूनोथेरेपी relapses की घटना को रोकता है। आमतौर पर निर्धारित उपचार:
- Timalin - intramuscularly प्रशासित है, क्षतिग्रस्त ऊतकों की बहाली में तेजी लाता है।
- टैकटिविन - प्रोस्टेट (पैरेन्काइमल फॉर्म) में प्युलुलेंट फॉसी की उपस्थिति में निर्धारित किया जाता है। शरीर को संक्रमण से लड़ने में मदद करता है। यह मतभेद है।
- SIAM - निर्धारित किया जाता है यदि तीव्र प्रोस्टेटाइटिस बैक्टीरिया के कारण होता है। के बीच में साइड इफेक्ट - 2% रोगियों में शरीर के तापमान में वृद्धि, इसलिए स्व-प्रशासन की सिफारिश नहीं की जाती है।
आधुनिक चिकित्सा व्यापक रूप से विभिन्न प्रकार के प्रोस्टेटाइटिस के इलाज के लिए इंटरफेरॉन का उपयोग करती है, जिसमें तीव्र भी शामिल है। यह दवाओं की एक नई पीढ़ी है जिसका शरीर पर विषाक्त प्रभाव नहीं है। उनका उपयोग इंट्रामस्क्युलर और रेक्टली (गुदा के माध्यम से) किया जाता है। इंटरफेरॉन समूह की सबसे प्रसिद्ध दवाएं:
- Viferon।
- Yodinur।
- Tsikloferon।
इसके अतिरिक्त, मूत्र रोग विशेषज्ञ पोषण की खुराक लिख सकता है, उदाहरण के लिए, इम्यूनल।
तीव्र prostatitis के लिए आहार
अन्य बीमारियों के साथ, एक आहार तीव्र प्रोस्टेटाइटिस वाले व्यक्ति की स्थिति को कम करने में मदद करता है।

आप क्या खा सकते हैं और क्या नहीं - इस बारे में टेबल देख सकते हैं।
प्रोस्टेटाइटिस को ठीक करने के लिए शरीर को जिंक की आवश्यकता होती है। इसलिए, आहार में ऐसे उत्पाद शामिल होने चाहिए जिनमें यह ट्रेस तत्व हो:
- चिकन मांस और अंडा;
- कद्दू के बीज;
- अखरोट।
अधिक तरल पदार्थ पीने की कोशिश करें। याद रखें कि तीव्र prostatitis और शराब असंगत हैं। घर पर उपचार के समय, और रिलेप्स को रोकने के लिए, आहार से शराब को बाहर करने की सलाह दी जाती है।
क्या लोक उपचार का उपचार प्रभावी है
हालांकि आधिकारिक चिकित्सा उपचार के बारे में संदेह है लोक उपचारफार्माकोलॉजी में, पौधों पर 40% तक दवाएं बनाई जाती हैं। इसलिए, मूत्र रोग विशेषज्ञ द्वारा एक डॉक्टर के पर्चे की मंजूरी के साथ, आप तीव्र प्रोस्टेटाइटिस के उपचार के लिए संक्रमण और काढ़े का उपयोग कर सकते हैं।

क्या पौधों का उपयोग किया जा सकता है:
- ऐस्पन छाल;
- शाहबलूत फल;
- घोड़े की पूंछ;
- कैमोमाइल;
- कोल्टसफ़ूट और अन्य।
याद रखें कि जड़ी-बूटियों का प्रभाव अभी तक पूरी तरह से समझा नहीं गया है। स्व-चिकित्सा न करें। इस या उस नुस्खे को सीखने के बाद - उपयोग की उपयुक्तता के बारे में अपने डॉक्टर से सलाह लें।
निष्कर्ष
तीव्र प्रोस्टेटाइटिस आसानी से इलाज योग्य है। इसलिए, ताकि अप्रिय परिणाम न हों - चिकित्सा सहायता लेने में संकोच न करें। आधुनिक नैदानिक \u200b\u200bविधियां आपको प्रारंभिक चरण में बीमारी की पहचान करने की अनुमति देती हैं। दवाओं और पारंपरिक चिकित्सा के अनियंत्रित लेने, एक नियम के रूप में, अच्छी तरह से बिगड़ती है, अन्य बीमारियों के विकास का खतरा बढ़ जाता है।


