15.11.2018
Liečená ischemická mŕtvica? Počítačová tomografia a MRI. Prevencia mŕtvice
Ischemická mŕtvica - fokálny mozgový infarkt, prejavujúci sa neurologickými poruchami trvajúcimi viac ako 1 hodinu Najbežnejšou príčinou ischemickej mŕtvice je netrombotická oklúzia malých hlbokých kortikálnych tepien; zablokovanie mozgovej tepny embóliami srdcového alebo arteriálneho pôvodu; arteriálna trombóza s hemodynamickými poruchami, čo vedie k zníženiu prietoku krvi mozgom. Diagnóza sa stanoví na základe klinických údajov a potvrdzuje sa špecifikovaním rozsahu lézie pomocou alebo. V niektorých prípadoch je v akútnom období účinná trombolytická terapia. Medzi opatrenia na zníženie rizika opakovaných mozgových príhod patrí karotická endarterektómia, antikoagulačná a antitrombotická liečba.
Táto akumulácia spôsobuje zvýšenie hrúbky, tvrdnutia a straty so znížením prietoku krvi. Mozgová hemoragická nehoda. Za normálnych podmienok neuróny neprichádzajú do styku s krvou, pretože oddeľuje takzvanú gliu, ktorá tvorí bariéru obklopujúcu krvné cievy a kapiláry, aby kontrolovala, ktoré prvky krvi môžu prechádzať.
Ak dôjde k narušeniu tepny v mozgu, je narušená nielen dodávka krvi, ale aj nevyhnutná chemická látka potrebná na fungovanie neurónov. Krvácanie sa môže vyskytnúť niekoľkými spôsobmi. Krvácajúca aneuryzma: slabé miesto, ktoré sa v arteriálnej stene rozširuje alebo napučiava pod zvýšenou tepnou, môže prasknúť a preliať krv v priestore obklopujúcom mozgové bunky. Ak je v arteriálnej stene plak, stráca svoju pružnosť, stáva sa krehkým a má sklon k roztrhnutiu. Arteriovenózna malformácia: konglomerát poškodených krvných ciev a kapilár, ktoré majú tenké steny a sú náchylné na prasknutie. Poranenia hlavy a krku: Môžu spôsobiť krvácanie, napätie v stavcových a krčných tepnách, čo môže viesť k ischemickej mozgovej príhode. Roztrhnutie steny tepny. , Nemodifikovateľné rizikové faktory.
Príčiny mozgovej mŕtvice mozgu
Ischémia sa zvyčajne vyskytuje v dôsledku trombózy alebo embólie. Vredový aterosklerotický plak je centrom tvorby krvných zrazenín. Tvorba aterosklerotických plakov je možná v ktorejkoľvek z veľkých mozgových tepien, ale je charakteristickejšia v miestach turbulentného toku krvi, najmä v oblasti rozdvojenia krčnej tepny a vo vetvách vnútornej krčnej tepny. Najčastejšie sa krvné zrazeniny tvoria v hlavnom kmeni strednej mozgovej artérie a jej vetvách, ako aj veľkých tepnách základne mozgu, hlbokých perforujúcich artériách a malých kortikálnych vetvách. Bazilárna artéria a supraclinoidná časť vnútornej krčnej tepny sú často postihnuté, t.j. jeho segment medzi kavernóznym sínusom a supraclinoidným procesom.
Náhla, silná bolesť hlavy bez známeho dôvodu. Ak sa vyskytne ktorýkoľvek z týchto príznakov, nečakajte, choďte na oddelenie pohotovostná starostlivosť, Niektoré z nevýhod, ktoré môžu vyplynúť z mŕtvice, sú. Ochrnutie. Paralyzácia sa veľmi často vyskytuje na jednej strane tela, ktorá sa nazýva hemiplegia. Slabosť sa môže vyskytnúť aj na jednej strane tela, ktorá sa nazýva hemiparéza. Paralýza alebo slabosť môžu ovplyvniť iba tvár, jednu končatinu alebo celú časť tela.
Strana, ktorá je zasiahnutá, je opak mozgovej pologule, ktorá vznikla pri nehode. Deficit môže byť výsledkom motorickej kôry v predných lalokoch mozgu alebo v dolných častiach mozgu, ako je napríklad mozoček, ktorý riadi rovnováhu a koordináciu.
Zriedkavejšími príčinami trombózy môže byť sekundárny zápal mozgových tepien v dôsledku akútnej alebo chronickej meningitídy, vaskulitída rôznych etiológií; syfilis; stratifikácia steny mozgových tepien alebo aorty; choroby sprevádzané hyperkoaguláciou alebo zvýšením viskozity krvi; zriedkavé choroby, ako je Moyamoyoya choroba, Binswangerova choroba; užívanie sympatomimetických liekov. Rané generácie perorálnych kontraceptív boli tiež spojené so zvýšeným rizikom mozgovej trombózy.
Čo je to ischemická mŕtvica?
Možno si nebudete vedomí jednej strany svojho tela alebo jednej strany vášho zorného poľa a nebudete si vedomí svojho nedostatku. Druh bolesti nazývanej centrálna sa môže vyskytnúť v dôsledku poškodenia mozgu nazývaného talamus. Ide o kombináciu pocitov, ako je chlad, pálenie, brnenie, nedostatok senzácie, ostré švy a silná bolesť.
Aké sú príčiny ischemickej mozgovej príhody?
Existuje niekoľko spôsobov, ako sa vysporiadať s touto bolesťou. Opatrenia na zabránenie prvej havárii alebo na zabránenie opakovaným haváriám sú založené na liečbe rizikových faktorov. Zabráňte zovšeobecnenej tvorbe zrazenín bez ohľadu na to, či existujú rizikové faktory. Jednou z rehabilitácií je pomôcť osobe prekonať nedostatky, ktoré sú výsledkom poškodenia spôsobeného mozgovou príhodou. Rehabilitácia pozostáva hlavne z.
Embólia migrujúca v krvnom riečišti môže dočasne alebo trvalo upchať akúkoľvek cievu v arteriálnom strome mozgu. Najbežnejším zdrojom mozgovej embólie sú krvné zrazeniny, ktoré sa tvoria v srdci počas fibrilácie predsiení, po akútnom infarkte myokardu alebo po operácii otvoreného srdca; v dôsledku poškodenia chlopne pri reumatických ochoreniach srdca; zdrojom embólie môže byť vegetácia na chlopniach s bakteriálnou alebo marantickou endokarditídou alebo po chirurgickom zákroku s náhradou chlopne. Aterómy mimakraniálnych ciev - aortálny oblúk a cievy na krku - sú často zdrojom embólie. Významnejšie menej je embólia tukových, plynných alebo žilových krvných zrazenín, ktoré prechádzajú z pravej polovice srdca doľava cez otvorené oválne okno. Embólia sa spontánne alebo po invazívnych procedúrach uvoľňuje na srdce a krvné cievy.
Terapia: naučte sa chodiť, sedieť, meniť polohu tela atď. prostredníctvom cvičení a fyzických manipulácií s pacientom s cieľom obnoviť pohyb, rovnováhu a koordináciu. Pracovná terapia: metódy učenia sa, jedenia, pitia, obliekania, plávania, čítania, písania atď. musíte osobu vrátiť k nezávislosti alebo dosiahnuť čo najväčšiu autonómiu.
Rečová terapia: Problémy s rečou sa vyskytujú, keď dôjde k poškodeniu mozgu v jazykových centrách mozgu. Pretože mozog je vysoko schopný, ďalšie oblasti sa môžu prispôsobiť stratám. Používa sa u pacientov, ktorí nemajú nedostatok kognitívnych alebo mentálnych schopností, ale nerozumejú hovoreným alebo napísaným slovám alebo problémom spojeným s tvorbou trestov. Snaží sa zdokonaliť svoje jazykové schopnosti, nájsť ďalšie možné formy komunikácie a získať ďalšie zručnosti na zvládnutie frustrácie, ktorú nedokážete úplne komunikovať.
Malé ložiská ischemického poškodenia po infarktoch lakunár sú spôsobené obštrukciou malých perforujúcich artérií, ktoré poskytujú hlboké kortikálne štruktúry. Predpokladá sa, že príčinou obštrukcie týchto ciev je lipogialinóza, a nie ateromatóza. Úloha embólie v blokáde perforujúcich artérií je vysoko kontroverzná. Lacunárne infarkty sa častejšie vyskytujú u starších ľudí na pozadí nedostatočne kontrolovaného diabetes mellitus a hypertenzie.
Ischemická mŕtvica mozgu: liečba v akútnom období ochorenia
Niekedy je užitočné, aby príbuzní pacienta dostali psychologickú pomoc pri zvládaní tohto stavu. Cievna mozgová príhoda je traumatické poškodenie mozgu spôsobené prerušením toku krvi. Mozgové tkanivo, ktoré neprijíma kyslík a živiny z krvi, môže za pár minút odumrieť. Poškodenie mozgu môže spôsobiť náhlu stratu telesných funkcií. Typy ovplyvnených funkcií závisia od časti mozgu, ktorá je poškodená.
Existujú dva problémy s prietokom krvi, ktoré spôsobujú mŕtvicu. Kmene môžu byť ischemické alebo hemoragické.
- Ischemická mŕtvica spôsobená zablokovaním krvné cievy.
- Toto je najbežnejšia príčina mŕtvice.
- Hemoragická mŕtvica spôsobená prasknutím krvnej cievy.
Menej často sa vyskytuje ischemická mozgová príhoda v dôsledku cievneho spazmu alebo žilového infarktu.
Príčiny ischemickej mozgovej mŕtvice
Nedostatočný prietok krvi v jednej mozgovej artérii môže byť často kompenzovaný účinným fungovaním kolaterálneho systému, najmä medzi karotídou a vertebrálnymi artériami cez anastomózy v arteriálnom kruhu mozgu a v menšej miere medzi veľkými artériami mozgových hemisfér. Avšak anatomické variácie v arteriálnom kruhu mozgu a priemere kolaterálnych ciev, ateroskleróza a ďalšie získané lézie artérií môžu prerušiť kolaterálny tok, čím sa zvyšuje pravdepodobnosť, že zablokovanie jednej artérie spôsobí mozgovú ischémiu.
Blokáda veľkých krvných ciev môže narušiť krvný obeh v niekoľkých malých krvných cievach, čo vedie k väčšiemu poškodeniu mozgu. Zámok môže byť spôsobený jednou alebo viacerými z nasledujúcich podmienok. Ateroskleróza: nahromadenie tukových látok pozdĺž vnútornej výstelky artérie, ktoré postupne zmenšuje plochu, ktorou prechádza krv. Krvná zrazenina, ktorá sa presunula z iných častí tela, napríklad z krku alebo srdca. Vaskulárny zápal je krv. , Medzi faktory, ktoré môžu zvýšiť riziko mozgovej príhody, patria nasledujúce.
Poškodenie sa stane nezvratné, ak sa objem prietoku krvi zníži na menej ako 5% do 30 minút alebo na menej ako 40% po dobu dlhšiu ako 3 až 6 hodín. Poškodenie sa vyvinie rýchlejšie v podmienkach hypertermie a pomalšie s podchladením. Ak sú tkanivá v stave ischémie, ale poškodenie je dokonca reverzibilne rýchlejšie, obnovenie prietoku krvi môže zabrániť nekróze tkaniva alebo znížiť jej objem. Inak sa zapnú mechanizmy ischemického poškodenia - opuchy, kapilárna trombóza, programovaná bunková smrť a srdcový infarkt s nekrózou buniek. Vývoj edému a kapilárnej trombózy je sprostredkovaný zápalovými mediátormi; závažný alebo rozsiahly edém vedie k zvýšenému intrakraniálnemu tlaku. Smrť nekrotických buniek je spôsobená znížením zásob ATP, narušením iónovej homeostázy, lipidovou peroxidáciou bunkových membrán voľnými radikálmi, pôsobením vzrušujúcich neurotoxínov a intracelulárnou acidózou v dôsledku akumulácie laktátu.
Pohlavie: Muži majú s väčšou pravdepodobnosťou mŕtvicu ako ženy, ale ženy s väčšou pravdepodobnosťou zomrú kvôli tomuto stavu. Afroameričania, hispánski Američania, ázijskí alebo tichomorskí ostrovaniScience: Riziko vzniku mozgovej príhody sa zvyšuje s vekom, najmä po 55. roku života. , Medzi podmienky, ktoré môžu zvýšiť riziko mozgovej príhody, patria nasledujúce.
Medzi faktory životného štýlu, ktoré môžu zvýšiť riziko mozgovej príhody, patria nasledujúce. Zneužívanie drog Užívanie perorálnych kontraceptív, najmä ak máte viac ako 35 rokov a fajčíte.
- Dlhodobé používanie hormonálnej substitučnej liečby.
- Nedostatok fyzickej aktivity.
Klinický obraz ischemickej mozgovej príhody
Neurologické príznaky závisia od miesta infarktu. Klinický obraz vám často umožňuje určiť, ktorá artéria je postihnutá, ale spravidla neexistuje úplná korešpondencia.
V prípade embólie sa v priebehu niekoľkých minút vyvinie akútny neurologický deficit. Trombotické poruchy sa vyznačujú postupným rozvojom mozgovej príhody, niekedy v priebehu 24 - 48 hodín, ktorá sa nazýva „mŕtvica v pohybe“. V prípade rozsiahlej mozgovej príhody sa jednostranné neurologické príznaky zvýšia v priebehu niekoľkých hodín a postupne zachytávajú stále väčšiu časť zodpovedajúcej polovice tela; rozšírenie parézy zvyčajne nie je sprevádzané bolesťou hlavy, horúčkou alebo bolesťou v postihnutých častiach tela. Progresia symptómov je zvyčajne postupná, striedajú sa s dobami stabilizácie. Mŕtvica sa považuje za medzisúčet pri zachovaní zostatkovej funkcie v postihnutej oblasti.
Ak spozorujete nasledujúce skutočnosti, ihneď zavolajte svojho lekára. Náhla slabosť alebo necitlivosť tváre, ramena alebo nôh, najmä na jednej strane tela známy dôvod. Lekár vykoná fyzické vyšetrenie na identifikáciu svalová slabosť, vizuálne a rečové problémy a ťažkosti s pohybom.
Ak je to možné, opýtajte sa vás na svoje príznaky a anamnézu. Váš lekár môže urobiť CT alebo mozgovú magnetickú rezonanciu mozgu, aby potvrdil mozgovú príhodu alebo vylúčil iné stavy. Lekár môže tiež určiť testy, pri ktorých sa získajú podrobné snímky krvných ciev. Nasledujúce testy pomôžu určiť, ktoré krvné cievy spôsobujú problém.
Embólia mozgových ciev s rozvojom mozgovej príhody sa častejšie vyskytuje vo dne, vzniku neurologických príznakov často predchádza. K tvorbe krvných zrazenín zvyčajne dochádza v noci, takže pacient po prebudení zistí neurologické príznaky. Pri lacunárnom infarkte sa vyvíja jeden z klasických syndrómov fokálnej lézie, zatiaľ čo neexistujú žiadne príznaky kortikálneho poškodenia. Dôsledkom opakovaného infarktu lacunaru môže byť vývoj demencie po infarkte.
Ischemická mŕtvica: následky, komplikácie a život po nej
Krvný test môže tiež pomôcť určiť, či existuje problém s krvácaním. Liečba je potrebná na otvorenie blokovanej krvnej cievy. To by malo obnoviť prietok krvi do mozgového tkaniva a zabrániť ďalšiemu poškodeniu. Ciele liečby po okamžitej pomoci sú:.
Znížte pravdepodobnosť zásahu v budúcnosti. , Dodatočná starostlivosť môže zahŕňať aj nasledujúce. Bezpečnostné opatrenia na zabránenie utopenia. , Niektorým pacientom sa podáva skupina liekov nazývaných „trombolytiká“. Tieto lieky môžu rýchlo rozpustiť krvné zrazeniny. Zvyčajne sa podávajú intravenózne, ale môžu sa podávať priamo do tepien, v ktorých sa nachádza trombus. Aby boli tieto lieky účinné, mali by sa podávať niekoľko hodín po nástupe príznakov. Z tohto dôvodu je dôležité okamžite vyhľadať lekára, ak sa objavia príznaky mozgovej príhody.
Zvýšenie fokálneho neurologického deficitu a zhoršené vedomie počas prvých 2 až 3 dní sú častejšie spôsobené zvýšeným mozgovým edémom, ale môže byť tiež spojené s rozšírením infarktovej zóny. Ak je srdcový infarkt malý, funkčné zlepšenie je zjavné už v prvých dňoch ochorenia; k ďalšiemu zotavovaniu dochádza postupne, v intervale od niekoľkých mesiacov do 1 roka.
Po okamžitej lekárskej starostlivosti môžete odporučiť zavedenie aspirínu a iných liekov, ktoré znižujú riziko vzniku krvných zrazenín. Tieto lieky môžu zabrániť budúcim mozgovým príhodám. Váš lekár vám môže odporučiť lieky na nasledujúce účely, aby pomohol vyrovnať sa s inými zdravotnými problémami a znížil riziko budúcich mozgových príhod.
zníženie krvný tlakRôzne nepravidelné srdcové rytmy. , Napríklad chirurgickým zákrokom je možné obnoviť prietok krvi v postihnutej oblasti. Umožňuje extrahovať zrazeninu alebo vstrekovať lieky na rozpustenie zrazenín priamo v oblasti. Mŕtvica môže spôsobiť opuch mozgu. Môže sa vyžadovať dekompresná chirurgia, ako je kraniotomia, na zmiernenie tlaku v mozgu, aby sa zabránilo poškodeniu.
Ischemická mozgová mŕtvica: diagnostika
Diagnóza mozgovej príhody by sa mala predpokladať v prípade náhleho výskytu neurologických porúch zodpovedajúcich zóne prívodu krvi jednej z mozgových tepien. Ischemická mŕtvica sa musí najprv odlíšiť od chorôb sprevádzaných podobnými príznakmi, hemoragickou mozgovou príhodou. Bolesť hlavy, kóma alebo stupor, zvracanie sú skôr príznakmi krvácania než ischémie.
Po zdvihu sa môžu vykonať ďalšie operácie, aby sa zabránilo recidíve. Tieto chirurgické možnosti zahŕňajú nasledujúce. Karotická endoarteriálna terapia: odstránenie tukových usadenín z hlavných tepien krku. Karotická angioplastika a umiestnenie stentu: Postup na podporu hlavnej krčnej tepny a jej roztiahnutie pomocou trubice zo sieťoviny. Tento postup pomáha pri otvorení artérie a zlepšuje prietok krvi. , Ak je mozgové tkanivo poškodené, rehabilitácia môže byť dôležitou súčasťou uzdravenia.
Rehabilitácia môže zahŕňať nasledujúce.
- Fyzikálna terapia: maximálny možný pohyb.
- Pracovná terapia: pomoc s každodennými úlohami a osobnou starostlivosťou.
- Jazyková terapia: zlepšenie prehĺtania a reči.
- Psychologické ošetrenie: zlepšenie nálady a zníženie depresie.
Aj keď sa predbežná diagnóza vykonáva podľa klinických príznakov, ďalšie urgentné opatrenia sú CT alebo MRI a stanovenie hladiny glukózy v sére. Najskôr sa vykoná CT vyšetrenie, aby sa vylúčilo krvácanie do mozgu, subdurálny alebo epidurálny hematóm a rýchlo rastúci alebo náhle sa prejavujúci nádor. CT príznaky dokonca rozsiahlej ischemickej mozgovej príhody v oblasti prednej vaskulárnej nádrže po dobu niekoľkých hodín môžu byť minimálne: hladkosť drážok a stočenie kôry, neprítomnosť prechodnej zóny medzi kôrou a bielou hmotou a zhutnenie strednej mozgovej artérie. Po 24 hodinách ischémie sa infarkty zvyčajne vizualizujú ako oblasti so zníženou hustotou, s výnimkou menších infarktov mosta a medully oblongata, ktoré môžu byť skryté kostnými artefaktmi. Difúzne vážená MRI a magnetická rezonančná angiografia sa môžu vykonať bezprostredne po CT.
Klinické rozdiely medzi lakunárnou, embolickou a trombotickou cievnou mozgovou príhodou nie sú významné, preto sú predpísané ďalšie štúdie na identifikáciu bežných alebo odstrániteľných príčin a rizikových faktorov. Medzi ne patrí karotidová duplexná ultrasonografia, EKG, transesofageálna echokardiografia, klinické a biochemické krvné testy. Vo väčšine prípadov je plán štúdie doplnený magnetickou rezonanciou alebo CT angiografiou. Uskutočňujú sa úzko zamerané štúdie, ako napríklad stanovenie antifosfolipidových protilátok, v závislosti od konkrétnej klinickej situácie.
Prognóza liečby ischemickej mozgovej príhody
Závažnosť cievnej mozgovej príhody a prognózy sa často posudzujú podľa štandardizovaných ukazovateľov, z ktorých jedným je stupnica mŕtvice Národného inštitútu zdravia; ukazovateľ v tomto rozsahu odráža závažnosť funkčných porúch a prognózu.
V prvých dňoch je ťažké predvídať ďalší vývoj choroby a jej výsledok. Starší ľudia, poruchy vedomia, afázia a známky poškodenia mozgového kmeňa sú zlé prognostické príznaky. Vďaka skorému zlepšeniu a mladšiemu veku je prognóza priaznivejšia.
Približne polovica pacientov so stredne ťažkou alebo ťažkou hemiparézou, ako aj u väčšiny pacientov s menej výrazným neurologickým defektom, majú dostatočné funkčné zotavenie, už nepotrebujú základnú starostlivosť, primerane vnímajú svet okolo seba a môžu sa pohybovať nezávisle, napriek neúplnému uzdraveniu. U približne 10% pacientov je zaznamenané úplné zotavenie neurologického deficitu, väčšina porúch sa neobnoví a po roku bude preto funkcia postihnutej končatiny obmedzená. Ischemické mozgové príhody sú náchylné na relaps, pričom každá opakovaná mozgová príhoda zvyčajne zhoršuje existujúci neurologický deficit. Asi 20% pacientov zomiera v nemocnici, zatiaľ čo miera úmrtnosti sa zvyšuje s vekom.
Ischemická mŕtvica mozgu: liečba v akútnom období ochorenia
Pacienti v akútnom období ischemickej mozgovej príhody sú uvedení v ústavnej liečbe. Počas počiatočného vyšetrenia sa zvyčajne vykonáva symptomatická terapia na stabilizáciu stavu pacienta. Na zabezpečenie adekvátnej perfúzie ischemickej oblasti mozgu v podmienkach narušenia mechanizmov samoregulácie mozgu je potrebný vysoký krvný tlak. Z tohto hľadiska sa krvný tlak nezníži, ak systolický tlak neprekročí 220 mm RT. Art., A diastolic - 120 mm RT. Art. podľa dvoch po sebe nasledujúcich meraní v intervale viac ako 15 minút za predpokladu, že pacient nemá známky poškodenia iných cieľových orgánov a liečba pomocou rekombinantného tkanivového aktivátora plazminogénu sa neplánuje. Na zastavenie artériovej hypertenzie sa nikardipín podáva intravenózne v dávke 5 mg / h, potom sa dávka zvyšuje o 2,5 mg / h každých 5 minút, až kým sa nedosiahne maximálna dávka 15 mg / h, čo je potrebné na zníženie systolického krvného tlaku o 10 až 15%. Alternatívne sa labetalol podáva intravenózne.
Antitrombotická terapia môže zahŕňať aktivátor tkanivového plazminogénu, trombolýzu, protidoštičkové činidlá a antikoagulanciá. U väčšiny pacientov nie je trombolytická terapia indikovaná z rôznych dôvodov, preto sa musíte obmedziť na protidoštičkovú liečbu, ktorá je kritická v prvých 24 - 48 hodinách. Kontraindikácie pri vymenovaní aspirínu a iných protidoštičkových látok sú alergiami na NSAID, najmä astmu a urtikáriu, akékoľvek alergické reakcie na aspirín. alebo tartrazín, akútne gastrointestinálne krvácanie, nedostatok G6PD a použitie warfarínu.
Rekombinantný tkanivový aktivátor plazminogénu sa používa počas prvých 3 hodín po akútnej perióde ischemickej mozgovej príhody bez akýchkoľvek kontraindikácií u pacienta. Nemalo by sa zabúdať, že aktivátor tkanivového plazminogénu môže spôsobiť mozgové krvácanie so zodpovedajúcimi následkami, ktoré sú niekedy smrteľné. Okrem toho liečba aktivátorom tkanivového plazminogénu v prísnom súlade s protokolom významne zvyšuje pravdepodobnosť funkčného zotavenia pacienta. Liečbu aktivátorom tkanivového plazminogénu by mali vykonávať iba lekári so skúsenosťami s liečbou akútnych mozgových príhod; nedostatok skúseností je spojený s porušením liečebného protokolu a jeho následkami vo forme krvácania do mozgu a smrti pacienta. Jednou z najkomplexnejších požiadaviek protokolu liečby TAP je podávanie liečiva najneskôr do prvých 3 hodín od začiatku choroby. Presný čas nástupu príznakov je zriedkavo stanovený; okrem toho pred začatím liečby je potrebné vykonať CT štúdiu, aby sa vylúčilo krvácanie, a potom sa vylúčia všetky možné kontraindikácie použitia aktivátora tkanivového plazminogénu. Odporúčaná dávka TAP je 0,9 mg / kg; 10% dávky sa podáva intravenózne rýchlo, zvyšok sa podáva predĺženou infúziou. Po zavedení TAP v nasledujúci deň sa vykonáva neustále monitorovanie životne dôležitých funkcií. Po použití TAP počas nasledujúcich 24 hodín je vylúčené použitie akýchkoľvek antikoagulancií a antitrombotík. V prípade krvácania, ktoré sa začalo, sa začína intenzívna pohotovostná liečba.
Trombolýza trombusu alebo embólie je indikovaná na rozsiahlu mozgovú príhodu a nástup prvých symptómov v intervale 3 až 6 hodín pred časom zákroku, najmä s oklúziou strednej mozgovej artérie. Na niektorých veľkých klinikách je táto liečba štandardná, ale vo väčšine ostatných nie je dostupná.
Liečba ischemickej mozgovej príhody heparín alebo heparíny s nízkou molekulovou hmotnosťou sú indikované v prípadoch mozgovej venóznej trombózy alebo embolickej mozgovej príhody v dôsledku fibrilácie predsiení, v prípade progresie trombózy počas liečby antiagregačnými látkami a keď nie je možné použiť iné liečebné metódy. Spolu s parenterálnym podávaním heparínu sa warfarín predpisuje perorálne. Pred začatím liečby antikoagulanciami sa vykoná CT vyšetrenie, aby sa vylúčilo krvácanie. Nepretržitá infúzia heparínu sa vykonáva v prípadoch, keď je potrebné zvýšiť parciálny tromboplastínový čas 1,5 - 2 - krát oproti pôvodným hodnotám, až kým sa na pozadí liečby warfarínom nezvýši MHO na 2 - 3.
Warfarín zvyšuje pravdepodobnosť krvácania, takže ho možno predpísať iba pacientom, ktorí sú schopní dodržiavať režim a kontrolné opatrenia, nie sú náchylní na pády a potenciálne zranenia.
Dlhodobá liečba ischemickej mozgovej príhody.
Symptomatická terapia pokračuje počas celého obdobia rekonvalescencie a rehabilitácie. Monitorovanie bežných zdravotných rizikových faktorov pomáha obmedzovať poškodenie mozgu po mŕtvici, čo vedie k lepšiemu funkčnému zotaveniu.
Karotidová endarterektómia je indikovaná u pacientov s karotidovou stenózou, ktorí nedávno prekonali malé záchvaty alebo TIA bez reziduálneho neurologického defektu. U pacientov s neurologickými príznakmi je endarterektómia s protidoštičkovou liečbou alebo bez nej indikovaná na obštrukciu s viac ako 60% lúmenu, s ulcerovaným plakom alebo bez neho, s očakávanou životnosťou najmenej 5 rokov. Manipuláciu môžu vykonávať len vysokokvalifikovaní chirurgovia s individuálnym ukazovateľom frekvencie komplikácií a úmrtnosti, keď vykonávajú takúto operáciu menej ako 3%.
Perorálne protidoštičkové lieky sa predpisujú na sekundárnu prevenciu opakovaných mŕtvíc. Zobrazuje sa aspirín 81 - 325 mg 1-krát denne, klopidogrel 75 mg 1-krát denne alebo kombinovaný prípravok obsahujúci 25 mg aspirínu / 200 mg predĺženého dipyridamolu. Odporúča sa vyhnúť súbežnej liečbe warfarínom a protidoštičkovými liekmi kvôli kumulatívnemu zvýšeniu rizika krvácania, avšak u vysokorizikových skupín je povolená kombinovaná liečba aspirínom a warfarínom.
Jedným z najbežnejších cerebrovaskulárnych ochorení, ktoré vedie k invalidite a smrti, je ischemická mozgová príhoda.
Ischemická mŕtvica - akútne narušenie mozgového obehu s poškodením mozgového tkaniva a jeho funkcií v dôsledku nedostatočnosti alebo zastavenia toku krvi do konkrétnej oblasti mozgu. Ischemická mŕtvica predstavuje 85% všetkých zdvihov.
Existujú tromboembolická ischemická cievna mozgová príhoda, hemodynamická, lacunárna.
tromboembolizmus - Toto je zablokovanie lúmenu plavidla. Porušenie štruktúry cievnej steny - endotel, spomalenie toku krvi a zvýšenie zrážanlivosti krvi (zrážanie krvi) vedie k trombóze mozgových ciev. Zlomené aterosklerotické plaky v mozgových cievach av srdcových cievach nôh môžu byť zdrojom embólie cerebrálnych ciev, embólia je možná v prípade zlomenín (mastných), nádorov, vzduchu, pri operáciách na krku a hrudníku, pri tromboflebitídach. Porucha srdcového rytmu prispieva k zrážaniu krvi a zvyšuje riziko mozgovej príhody 5-krát.
Tento grafický obrázok: červené krvinky sa „zlepili“ do krvnej zrazeniny a zablokovali lúmen cievy. V dôsledku toho krv necirkuluje cievou a oblasť mozgu nedostáva výživu - vyvinie sa mozgová príhoda.
Hemodynamický zdvih - vyvíja sa s predĺženým kŕčom mozgových ciev, keď nie je zabezpečená potreba živín potrebných pre normálnu činnosť mozgu. To je možné pri vysokom krvnom tlaku a nízkom krvnom tlaku.
Lacunar mŕtvica - vyvíja sa s léziami malých perforujúcich artérií a nepresahuje 15 milimetrov, prejavuje sa čisto motorickou poruchou alebo citlivou ataxiou.
Porušenie mozgového obehu vedie k:
Ateroskleróza je systémové vaskulárne ochorenie s tvorbou aterosklerotických plakov, ktoré vedie k nedostatočnému prísunu krvi do mozgových oblastí - hypoxia - ischémia;
- hypertenzia;
- choroby spôsobujúce arteriálnu hypertenziu (zvýšený krvný tlak) - ochorenie obličiek - chronická pyelonefritída, glomerulonefritída, urolitiáza; krv, endokrinné choroby - cukrovka, ochorenie štítnej žľazy, vysoký cholesterol);
- vaskulárna dystónia, Hypotenzia;
- srdcové ochorenie - ischemické ochorenie, arytmie, patológia srdcových chlopní;
- infekčná - alergická vaskulitída (reumatická, so systémovým lupus erythematodes, syfilis, AIDS, dočasná arteritída);
- choroby krvi (leukémia, anémia);
- choroby pľúc - chronická bronchitída, bronchiálna astma, pľúcny emfyzém.
Riziko ischemickej mozgovej príhody sa zvyšuje kombináciou hypertenzie s fajčením, cukrovkou, vysokým obsahom cholesterolu v krvi - nadmerná konzumácia tukových potravín, stres, alkoholizmus.
V dôsledku týchto faktorov sa vyvíja cerebrálna ischémia (hladovanie kyslíka) a metabolizmus je narušený. Nedostatok energie spúšťa kaskádu komplexných biochemických reakcií (glutamát - vápniková kaskáda), čo vedie k smrti (apoptóze) mozgových buniek a opuchu mozgu. Toto tvorí centrálnu (jadrovú) zónu mŕtvice, zónu nekrózy, v ktorej sú zmeny nevratné. Okolo nej sa vytvára oblasť ischemického čiastočného tieňa (penumbra). Táto oblasť je potenciálne životaschopná. Prúd krvi sa tu znižuje, ale energetický metabolizmus je stále zachovaný a mozgové štruktúry nie sú ovplyvnené. Mozgové bunky (neuróny) v tejto zóne sú schopné sa zotaviť.
Príznaky mŕtvice
Každý človek by mal vedieť, že v prípade znecitlivenia a (alebo) slabosti v polovici tela, končatín toho istého mena, silných bolestí hlavy, chvenia, závratov s nevoľnosťou a zvracaní, porúch reči, musíte okamžite zavolať sanitku. Pri mŕtvici je dôležité poskytnúť rýchlu diagnostiku a pomoc. Preto je včasná hospitalizácia dôležitá 2 hodiny - 3 dni v špecializovaných oddeleniach vybavených jednotkami intenzívnej starostlivosti alebo jednotkami intenzívnej starostlivosti a neskôr v neurologických oddeleniach.
50% mozgovej príhody sa vyvíja počas prvých 90 minút ochorenia, 70 - 80% - do 360 minút. Existuje teda „terapeutické okno“ - 2 hodiny, v rámci ktorého sú možné najúčinnejšie terapeutické opatrenia na záchranu neurónov v penumbrálnej zóne.
Preto je veľmi dôležité čo najskôr vyhľadať pomoc. To vás môže nielen ochrániť pred zdravotným postihnutím, ale aj zachrániť život.
Počas mŕtvice sú:
Najostrejšie obdobie;
- akútne obdobie - do 21 dní;
- obdobie predčasného vymáhania - až 6 mesiacov;
- oneskorené vymáhanie - až 2 roky;
- obdobie pretrvávajúcich dôsledkov.
Vyšetrenie mŕtvice
Diagnóza sa robí na základe klinického obrazu choroby a neuroimagingu poškodenia mozgu - počítačová tomografia (umožňuje včasnú diagnostiku hemoragickej mozgovej príhody) a zobrazovanie magnetickou rezonanciou (najskoršia diagnóza ischemického poškodenia mozgu). Ak tomografia nie je možná, vykoná sa lumbálna punkcia. Potrebné sú krvné testy, biochemické analýzy, hladina cukru v krvi, koagulogram, lipidogram. Pacient je vyšetrený, s výnimkou neurológa, terapeuta, optometristu.

Na fotografii neurológovia a neurochirurgovia v Hadassah University Medical Center v Jeruzaleme skúmajú mozgové cievy na monitore najnovšieho angiografického systému.

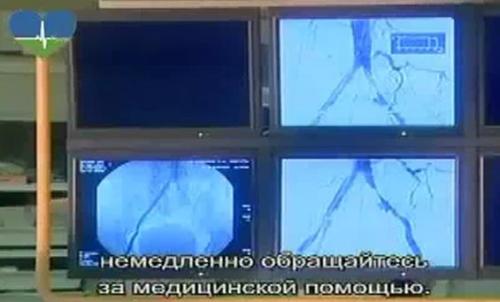
Obrázok angiografie na monitore počítača. Sú zobrazené oblasti s čiastočným a úplným znížením prietoku krvi.
Liečba mŕtvice
Uznanie skutočnosti, že najčastejšou príčinou akútnej ischemickej mozgovej príhody je krvná zrazenina odôvodňuje patogenetickú liečbu (tj zameranú na elimináciu vývoja choroby) v akútnom období - do 2 hodín od začiatku choroby pri zobrazovaní magnetickou rezonanciou a vylúčení krvácania - trombolýza - obnova vaskulárna priechodnosť „rozpustením“ krvnej zrazeniny injekčne podávanými liečivami - aktivátormi plazminogénu - aktelýzou alebo alteplázou pomocou antikoagulantu ,
Čím rýchlejšie je pacient prevezený na jednotku intenzívnej starostlivosti, tým lepšia je jeho prognóza. Kontraindikácie pre trombolýzu: veľké lézie; CT príznaky hemoragickej mozgovej príhody, abscesu, mozgového nádoru, arteriovenóznej malformácie, aneuryzmy; ťažké poranenie hlavy alebo mozgová porážka za posledné 3 mesiace; systolický tlak nad 185 mm Hg. Art. A diastolický RT viac ako 110 mm. st .; hypokoagulácia, bakteriálna endokarditída.
Nediferencované liečenie mŕtvice zahŕňa:
Normalizácia funkcie vonkajšieho dýchania;
- regulácia funkcie kardiovaskulárneho systému;
- úprava krvného tlaku;
- neuroprotekcia - Semax 1,5% - nosné kvapky - použitie v skorých štádiách cievnej mozgovej príhody pomáha výrazne znížiť neurologický defekt; Ceraxoy alebo somazine, cerebrolysin intravenózne, rozpúšťa glycín v ústach - chráni mozgové neuróny v zóne penumbra a stimuluje ich prácu. A musia „prevziať“ funkcie mŕtvych v oblasti nekrózy buniek;
- antioxidanty - mildronát, aktovegín alebo solcoseryl, mexidol intravenózne; vitamín E.
- vazoaktívne lieky na zlepšenie mikrocirkulácie - trental, kázanie.
Rehabilitácia mŕtvice
Všetci pacienti, ktorí prekonali cievnu mozgovú príhodu, prechádzajú nasledujúcimi etapami rehabilitácie: neurologické oddelenie, neurorehabilitačné oddelenie, kúpeľná liečba, ambulantné sledovanie.
Hlavné ciele rehabilitácie:
Obnova narušených funkcií;
- duševná a sociálna rehabilitácia;
- predchádzanie komplikáciám po mŕtvici.
V súlade so znakmi priebehu ochorenia u pacientov sa postupne používajú tieto liečebné režimy:
Prísny odpočinok na lôžku - všetky aktívne pohyby sú vylúčené, všetky pohyby na posteli vykonávajú zdravotnícki pracovníci. Ale už v tomto režime začína rehabilitácia - zákruty, odreniny - prevencia trofických porúch - otlaky, dychové cvičenia.
- mierne predĺžený odpočinok na lôžku - postupné rozširovanie motorických schopností pacienta - nezávislé otáčanie v posteli, aktívne a pasívne pohyby, prechod do polohy na sedenie. Postupne jesť pri sedení 1krát denne, potom 2 atď.
- strážny režim - s pomocou zdravotníckeho personálu alebo s podporou (barle, chodítka, palica ...) sa môžete pohybovať po oddelení, vykonávať dostupné druhy starostlivosti o seba (jedlo, pranie, prezliekanie ...).
voľný režim -.
Trvanie režimov závisí od závažnosti mŕtvice a veľkosti neurologického defektu.
Dôsledky mŕtvice
Po mozgovej príhode je možná úplná regresia (obnova) neurologického defektu a osoba zostáva schopná pracovať. V závislosti od závažnosti neurologických prejavov je možné postihnutie od 3 do 1 skupín a môže dôjsť k fatálnemu výsledku. Preto je dôležité zabrániť vzniku mozgovej príhody.
Prevencia ischemickej mozgovej príhody
Primárnou prevenciou cerebrovaskulárnych príhod je účinok na choroby, ktoré môžu viesť k mozgovej príhode. Pri arteriálnej hypertenzii, nepretržitom používaní antihypertenzív je dôležitá stabilizácia krvného tlaku počas všetkých 24 hodín denne.
Obzvlášť často sa v skorých ranných hodinách vyvinie mozgová príhoda. Nebezpečne prudký pokles krvného tlaku. Pri koronárnych ochoreniach je dôležité normalizovať sa srdcová frekvencia, Užívanie statínov znižuje riziko mozgovej príhody. Diabetes mellitus nepriaznivo ovplyvňuje prežitie a závažnosť neurologických príznakov u pacientov s mozgovou príhodou a zvyšuje riziko re-mozgovej príhody. Primerané opatrenia sú dôležité na normalizáciu hladiny cukru v krvi na úpravu mikrovaskulárnych komplikácií. Krvný tlak u pacientov s cukrovkou by mal byť nižší ako u jednotlivcov bez cukrovky.
Osoby s týmito chorobami by mali byť sledované lekármi, musia byť registrované u lekárov, endokrinológov, reumatológov, neurológov, mali by sa každoročne vyšetriť, vykonať potrebné testy a predpísané vyšetrenia.
Pacienti, ktorí prekonali mozgovú porážku, sú podrobení neurologovi na klinike. V ambulantnej fáze rehabilitácie je po ukončení akútneho obdobia mozgovej príhody nutná prevencia opakovaných cerebrovaskulárnych príhod. Neurológ musí informovať členov rodiny pacienta o tom, že riziko re-mŕtvice počas prvého roka je viac ako 30%.
Program prevencie sekundárnej mozgovej príhody poskytuje tri hlavné faktory: normalizáciu krvného tlaku, použitie protidoštičkových látok (ak je to potrebné, antikoagulancií) - aspekard, kardiomagnyl, agrenox, trombón, lieky znižujúce lipidy - statíny - atorvastatín, simvastatín - lyprimar, simvatín, vabadín, atorvacor, bez cholesterolu stravy. Okrem toho je potrebné monitorovať a korigovať hladinu cukru v krvi, lipidogramy - obsah cholesterolu v krvi, ako aj poruchy srdcového rytmu, liečbu koronárnych srdcových chorôb.
V ambulantnej rehabilitácii je tiež potrebné pokračovať v liečení, fyzioterapeutických cvičeniach, masážach, fyzioterapii, psychoterapii, ergoterapii, ergoterapii, ergoterapii.
Lieky sa prednostne podávajú perorálne (tablety na pitie): nootropické, vazoaktívne, antioxidačné, neurotransmitery, svalové relaxanciá.
Pacientom s afatickými poruchami sú uvedené triedy s logopédom podľa metódy obnovenia reči po mozgovej príhode.
Ambulantná rehabilitácia sa musí vykonávať s povinným použitím psychokorekcie, pretože mozgová príhoda spôsobuje psychoemotorické poruchy u pacienta, napríklad depresiu po mŕtvici.
V prípade motorického poškodenia sa odporúča používať pracovnú terapiu a obnoviť domáce zručnosti a starostlivosť o seba.
Počas prvých troch rokov je rehabilitácia najúčinnejšia a mala by sa vykonávať dvakrát ročne, vrátane liekov a fyzioterapie, myotónu, kinezoterapie, masáže, fyzioterapeutických cvičení a kúpeľnej liečby.
Systém postupnej starostlivosti o pacientov s mozgovou mozgovou príhodou je vysoko efektívny model, ktorý umožňuje včasnú a kvalitnú diagnostiku, zavedenie moderných patogénne zdravých lekárskych a rehabilitačných komplexov s diferencovaným použitím rôznych metód a metód, ktoré môžu výrazne zlepšiť výsledky liečby.
Konzultácia neurológov o ischemickej mozgovej príhode
otázka: čo je TIA?
Odpoveď: Najpriaznivejším typom akútnej ischemickej cerebrovaskulárnej príhody je prechodný ischemický atak. Najčastejšie je to silná bolesť hlavy, nevoľnosť, zvracanie, závraty, trasenie pri chôdzi, poruchy zraku a reči, znížená citlivosť končatín. Všetky neurologické deficity sa obnovia v priebehu maximálne 24 hodín. Pacienti sú podrobení hospitalizácii, vyšetreniu. Po TIA je pacient registrovaný u neurológa s povinnou liečbou základného ochorenia, ktoré zhoršilo prietok krvi mozgom (hypertenzia, artérioskleróza krčnej tepny ...).
otázka: existuje prevencia opakujúcich sa mŕtvíc?
Odpoveď je áno. Po ischemickej mozgovej príhode by mal pacient neustále užívať aspekard (cardiomagnyl, agrenox) - pod kontrolou krvného testu - koagulogram, statíny (lypimar, simvatin, vabadín ...) - pod kontrolou lipidového profilu a dopplerografie. Povinná liečba základného ochorenia - hypertenzia, cerebrálna ateroskleróza, reumatizmus ...) Všetko lieky lekár predpisuje!
V prípade aterosklerotickej stenózy karotických tepien je indikovaná konzultácia s angiosurgeónom, aby sa vyriešila otázka vhodnosti chirurgickej liečby.
otázka: mal by som sa riadiť špecifickou stravou?
Odpoveď je áno. Znížte príjem tukov. Nahraďte maslo slnečnicami, olivami. Jedzte mastné ryby, nízkotučné mäso, nízkotučné mliečne výrobky. Limit sladkosti - koláče, pečivo, sladké nápoje, zmrzlina. Vyhnite sa pitiu alkoholu a fajčeniu. Zvýšte zeleninu a ovocie vo vašej strave.
otázka: pri zobrazovaní magnetickou rezonanciou som zistil discirkulačnú znefalopatiu - malé ischemické ložiská. Je potrebná operácia?
Odpoveď: tieto ložiská sú znakom discirkulačnej encefalopatie. Nemusíte ich ovládať. Je potrebné liečiť základné ochorenie - vaskulárne lieky, neuroprotektory, s hypertenziou - antihypertenzíva.
otázka: po mŕtvici sa vytvorila cysta. Čo robiť
Odpoveď: po mozgovej príhode po 1 až 3 mesiacoch sa v mieste nekrózy mozgového tkaniva vytvorí cerebrospinálna tekutina, čo je dôsledok mozgovej príhody. Nemusíte to ovládať.
Lekár neurológ Kobzeva S.V


