04.07.2019
Manifestações clínicas de varizes. Estágios de desenvolvimento de veias varicosas das extremidades inferiores
Flebeurisma membros inferiores(VVV ou varizes) é uma doença comum acompanhada por deformação significativa dos vasos sanguíneos, formação de nódulos semelhantes a aneurismas e distúrbios circulatórios. Você pode ver como é a doença na foto. As mulheres (especialmente após os 30 anos) são mais suscetíveis a esta doença.
Os exercícios que utilizam os abdominais limitam o retorno do sangue, aumentando a pressão venosa nas extremidades inferiores. Se o movimento for realizado com os membros inferiores elevados, há pelo menos redução da pressão venosa facilitando a drenagem venosa. Se o movimento for em posição ortostática ou de cócoras, o aumento da pressão venosa é muito maior e, portanto, não recomendado. Os exercícios realizados com pesos livres têm menos efeito nas varizes do que os utilizados pelos fisiculturistas.
Tipos
Dependendo da área afetada, os tipos de varizes são diferenciados. O RVV afeta quase todos os vasos sanguíneos do corpo humano. Os seguintes tipos de veias varicosas são diferenciados:
- dilatação patológica das veias do reto e ânus (hemorróidas);
- para homens - cordão espermático e testículo();
- estômago e esôfago (flebectasia);
- a presença de múltiplas anastomoses patológicas (síndrome de Parks-Weber-Rubashov);
- VRV das extremidades inferiores.
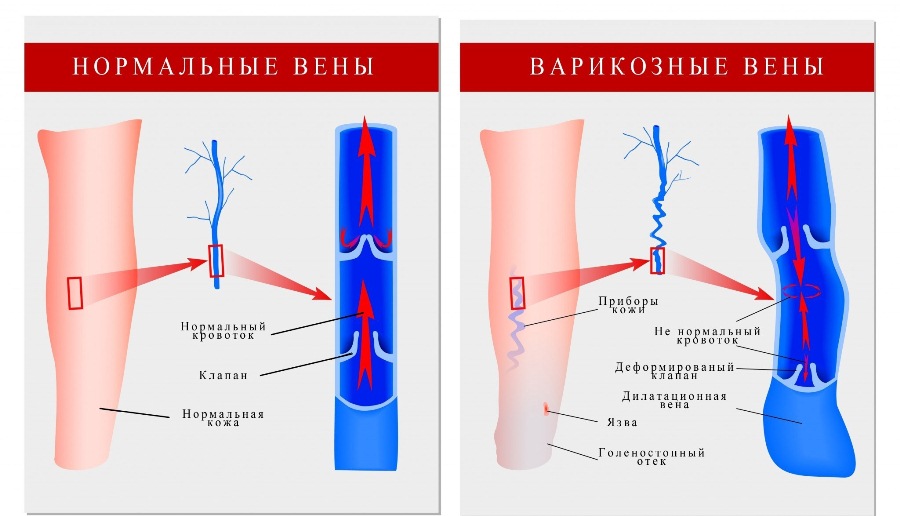 Varizes - alterações patológicas nas veias
Varizes - alterações patológicas nas veias Basicamente, as pessoas apresentam veias precisamente dilatadas na área das pernas, de natureza patológica. Você pode ver a aparência de cada doença na foto.
Por sua vez, as telangiectasias não afetam diretamente a atividade muscular. Exercício físico, em geral, visam mobilizar articulações, alongar músculos e movimentar o corpo como um todo. Também podem ser realizados para melhorar o condicionamento do músculo cardíaco, o que faz com que o coração melhore seu desempenho bombeando mais sangue com menos esforço físico. O gasto energético é otimizado através de exercícios aeróbicos regulares. A mobilidade é muito benéfica para o retorno venoso.
A estimulação ocorre devido à compressão muscular nas veias da panturrilha. Assim, ocorre de fato uma diminuição da pressão venosa ambulatorial durante o exercício. Porém, se a pessoa tiver varizes, é recomendado o uso de elásticos meias de compressão, são específicos dessa prática porque, apesar da diminuição da pressão venosa no ambiente ambulatorial, o estiramento das paredes venosas devido ao maior volume de retorno venoso pode levar ao alargamento das veias já varicosas.
Classificação
Hoje existe um grande número de classificações da doença. Isso se deve ao fato da classificação estar interligada com os fatores provocadores da ocorrência varizes veias, sintomas, formas e estágios da doença.
No ano dois mil no território Federação Russa Durante uma conferência científica, foi desenvolvida a classificação mais comum da doença.
Isso é relevante e é agravado pelo efeito da gravidade, que força o refluxo venoso em um sistema já deficiente, principalmente quando a pessoa para de se movimentar. Alternativamente, você pode fazer os exercícios na água. Nesta situação, a pressão hidrostática aplicada adequadamente à superfície corporal submersa neutraliza eficazmente a distensão venosa causada pelo conteúdo venoso. A hidroginástica e a natação são práticas esportivas teoricamente mais indicadas para pessoas com varizes de membros inferiores.
Classificação por forma
As seguintes formas de veias varicosas são diferenciadas:
- Varizes subcutâneas e locais sem predomínio de secreção venovenosa alta.
- Varizes localizadas com formação de refluxo de sangue (refluxo) através de vasos sanguíneos localizados sob a pele ou através de veias que conectam vasos sanguíneos superficiais aos profundos.
- Varizes generalizadas (pronunciadas) com refluxo de sangue através dos vasos sanguíneos localizados sob a pele e veias perfurantes.
- Varizes na presença de refluxo sanguíneo através dos vasos sanguíneos na espessura dos músculos.
Eles também fornecem proteção às articulações, pois reduzem significativamente o impacto. Não há evidências de que a telangiectasia ocorra ou aumente devido ao exercício, mas atividades que se acredita terem efeito devem ser evitadas.
O aumento da pressão venosa é semelhante ao do exercício isotônico. Se você tem varizes, o calibre das veias pode aumentar. As telangiectasias não são afetadas por isso porque não há aumento da pressão venosa. A variedade de tipos de calçados, principalmente os femininos, geralmente não leva em consideração os aspectos morfofuncionais dos pés. Mais do que proteção para os pés, o calçado deve respeitar os limites de funcionalidade de uma estrutura complexa como o pé. O plexo venoso plantar serve para iniciar o enchimento das veias da panturrilha.
Classificação clínica (C):
- não há sintomas da doença ao exame externo e palpação (C0);
- telangiectasia (C1);
- vasos sanguíneos reticulares (C1);
- as veias estão patologicamente dilatadas (C2);
- inchaço (C3);
- pigmentação (C4a);
- (C4a);
- alterações degenerativas-distróficas nas fibras que surgiram no contexto da IVC (lipodermatoesclerose);
- quadro clínico listado acima e úlcera prolongada (C5) ou ativa (C6).
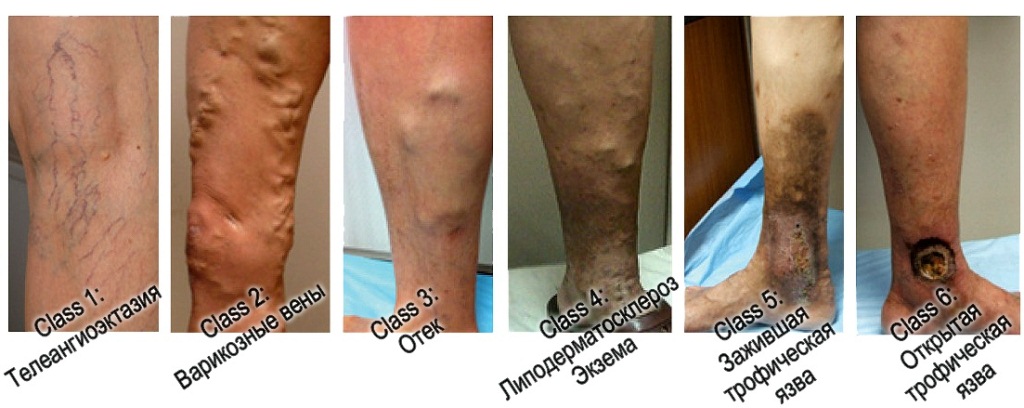 Estágios de desenvolvimento de veias varicosas
Estágios de desenvolvimento de veias varicosas Classificação por complicações:
Isto promove a contração adequada da musculatura da panturrilha, que em última análise é responsável pela maior parte do retorno venoso. A compressão das veias profundas e musculares, auxiliada pelo sentido centrípeto do fluxo sanguíneo proporcionado pelas válvulas venosas em decorrência desse movimento, é a responsável por esse retorno. Assim, a altura do salto é um fator que pode interferir nessa cinética, uma vez que a perna já permanece em posição angular tal que a panturrilha já está no final do golpe de compressão, mesmo que seja passivo.
Soma-se a isso o fato de que se o calcanhar for fino, a área de apoio do calcanhar é significativamente reduzida, obrigando a pessoa a se equilibrar de forma eficaz. Dessa forma, o peso passa para o antepé sobre os metatrácios, que serão responsáveis apenas pela propulsão do corpo e não pelo suporte da carga. Uso a longo prazo pode causar metatarsalgia e deformidades nos pés. O uso de botas que restrinjam o movimento do tarso tibial também reduzirá a eficiência da bomba muscular da panturrilha porque interferem nesse mecanismo.
- inchaço;
- sangramento de úlceras formadas;
- tromboflebite;
- úlcera trófica.
Estágios da progressão da doença
As veias varicosas, como outras doenças, têm estágios de progressão. Os estágios das veias varicosas são diferenciados dependendo da progressão da doença e da prevalência do processo patológico. Dependendo do grau das veias varicosas, certos sintomas clínicos.
Por outro lado, não saltar não tem efeito protetor. Na verdade, isso pode causar dor nos pés de algumas pessoas. Quando parado, em ortostase, um salto com essas características proporciona mais conforto para a pessoa. Apesar disso, o uso de calçados inadequados não é responsável pela formação de varizes. Na verdade, isso pode ser devido a sintomas de insuficiência venosa crônica, como pernas cansadas, pernas pesadas e inchaço, entre outros.
Atividades laborais que exigem ortostase prolongada ou longos períodos são desfavoráveis ao retorno venoso. As posições antigeronómicas são igualmente más. A dificuldade de retorno sob a influência da gravidade é tanto maior quanto menor o nível da coluna líquida de sangue. Na presença de varizes, esse fator é determinante para a estagnação venosa e piora do quadro.
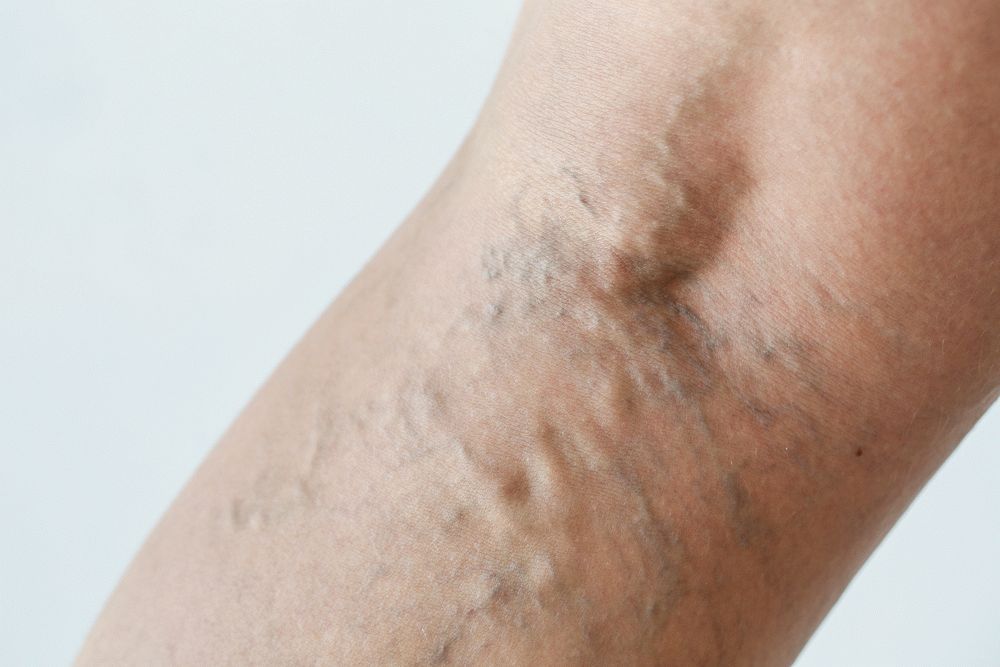
Estado inicial
Estágio inicial de varizes (compensatórias) (foto abaixo)- caracterizada pela ausência de manifestações externas e na maioria dos casos é assintomática. O paciente pode ficar preocupado com um pequeno desconforto no local de desenvolvimento da doença, associado à sensação de peso nas pernas, que se intensifica à noite, e ao cansaço acelerado. Algumas pessoas apresentam um leve inchaço na parte inferior das pernas (pernas e pés). Dependendo dos fatores desencadeantes do aparecimento da doença, as varizes de 1º grau podem não progredir para o 2º de dois meses a um ano.
A depilação das extremidades inferiores é uma preocupação constante das mulheres. Por ser uma necessidade comum nos cuidados estéticos e de higiene feminina, a atricotomia faz parte do dia a dia. Entre os métodos utilizados na tricotomia, em especial, muitas vezes surge a questão: depilação com cera quente. Efetivamente, sabe-se que o calor tem um efeito vasodilatador, mas o efeito é temporário. Não há evidências de que esse calor cause ou piore as veias varicosas.
Porém, deve-se verificar que o processo pode causar trauma local e, se a pele dessas varizes estiver frouxa, essa forma de depilação deve ser evitada. Essa redução é menor, mas também ocorre em pacientes com varizes devido à contração dos músculos da panturrilha. No entanto, essa pressão aumenta quando a pessoa permanece em ortostase. Esse componente hemodinâmico é importante na promoção da distensão do sistema venoso, o que em pacientes com doença venosa crônica pode levar ao agravamento do quadro.
 Sensação de desconforto durante a fase inicial das varizes
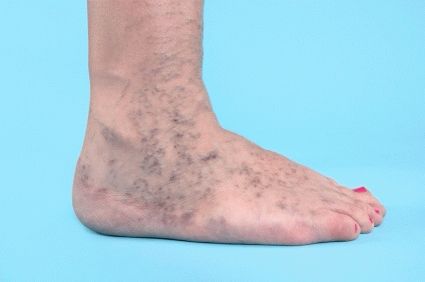
Sensação de desconforto durante a fase inicial das varizes Segundo estágio
Na segunda (subcompensatória) (foto abaixo)- estágio de varizes, os sintomas são mais pronunciados, o fluxo sanguíneo é prejudicado. Uma pessoa está preocupada com peso nas pernas, dores intensas, dormência, cãibras noturnas na região músculos da panturrilha, inchaço que desaparece pela manhã, formigamento nas áreas afetadas da pele das pernas. Os sinais visuais incluem o aparecimento nas pernas em áreas afetadas pelo processo patológico de “vasinhos” ou pequenos vasos sanguíneos individuais na região dos pés, pernas ou coxas, que causam desconforto exclusivamente estético.
A temperatura desempenha um papel importante na reatividade dos vasos sanguíneos. Ambientes frios causam vasoconstrição periférica, enquanto o calor causa vasodilatação. Embora o efeito dependa da duração da exposição, os pacientes com varizes não devem permanecer perto de fontes de calor, pois os sintomas clínicos podem piorar. Trabalhadores de caldeiras, fornos e outras indústrias que se enquadram nessa situação costumam sofrer com o agravamento do quadro.
O tabaco consiste em grande quantidade substâncias e é uma provável fonte de elementos agressivos da parede vascular arterial e venosa. Há relatos indicando aumento na incidência de trombose venosa profunda. Embora não seja necessariamente um determinante direto da doença venosa, o seu efeito é maligno para o hospedeiro da vasculopatia.
Sem o tratamento adequado da doença e o não cumprimento das recomendações preventivas, desenvolve-se a terceira fase do processo patológico.
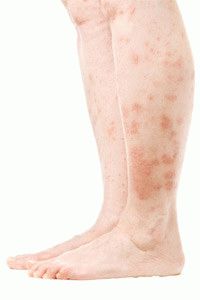
Terceira etapa
Terceira etapa (descompensação) (foto abaixo)- as veias varicosas nas extremidades inferiores são caracterizadas por um agravamento significativo dos sintomas. As veias tornam-se como cachos de uvas maduras. A área afetada pelo processo patológico aumenta significativamente de tamanho, o inchaço no paciente é observado pela manhã e à noite. Os sintomas dolorosos aumentam significativamente. Esses sinais de progressão da doença incluem coceira e hiperpigmentação da pele, eczema. A pele perde a elasticidade, torna-se muito vulnerável e nas pernas (na zona do tornozelo e da perna) torna-se castanha ou castanha escura. Você pode ver como são esses sinais da doença externamente na foto.
O aumento da pressão intra-abdominal é prejudicial ao retorno venoso. A contração voluntária dos músculos e do diafragma causa compressão cavidade abdominal, trazendo o sangue de volta às veias, o que aumenta a pressão intravenosa e, em última análise, causa estagnação do sangue nas veias das extremidades inferiores. É o que acontece na manobra de Valsalva. Pacientes com constipação intestinal realizam essa sequência de movimentos repetidamente como parte do esforço necessário para esvaziar o intestino. Além disso, a presença de cólon contendo fezes prejudica o retorno venoso pela compressão direta exercida nas veias pélvicas e ilíacas.
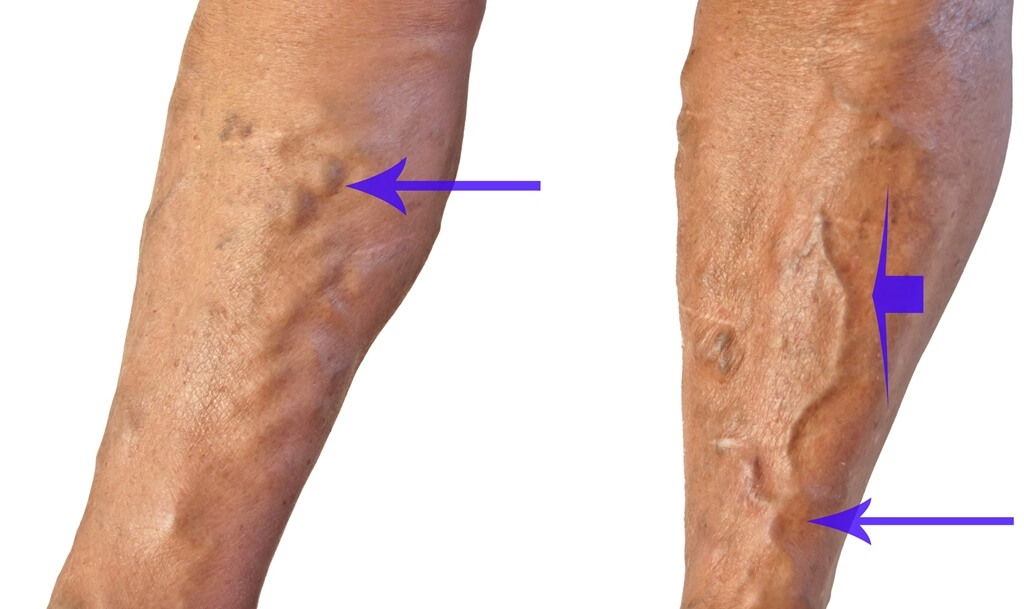 Descompensação - terceiro estágio das veias varicosas
Descompensação - terceiro estágio das veias varicosas Após algum tempo, ocorre a formação de úlceras tróficas ativas e não cicatrizantes, cuja ocorrência pode provocar até mesmo pequenos traumas na pele com posterior aparecimento de cicatrizes em seu lugar.
Se houver presença concomitante de varizes pélvicas, o desdobramento pode ser agravado. Um ritmo intestinal normal reduz esta situação, sendo benéfico para o paciente com flebopatia. A prevalência de constipação em adultos é maior em mulheres. Apesar de toda essa explicação de probabilidades, os estudos são apenas sugestivos, sem evidências consistentes.
O excesso de peso, entre outras alterações, aumenta o trabalho cardíaco e exige maior volume sanguíneo. Se um indivíduo já tem predisposição genética para varizes, isso pode contribuir para o agravamento quadro clínico. Nos casos de obesidade moderada a grave, a mobilidade pode ser limitada e contribuir para o desgaste diário precoce, especialmente nos joelhos. Consequentemente, isso leva ao baixo desempenho físico e à diminuição do retorno venoso. Embora este seja um argumento plausível, o papel da obesidade é controverso nas pesquisas nesta área.
As úlceras resultantes contribuem para a entrada constante de infecções. Nesta fase das veias varicosas, é possível o desenvolvimento de tromboflebite (mostrado na foto), bem como sangramento com risco de vida devido à ruptura de um nódulo varicoso.
É muito importante saber que todos os graus de varizes podem causar complicações perigosas não só nas pernas, mas também em todo o corpo.
Por se tratar de uma situação que exige atenção total, recomenda-se o controle de peso no caos necessário. Algumas pessoas podem apresentar alterações, principalmente espessamento da veia ilíaca comum esquerda, que já se encontra em situação anatômica normal vulnerável por se situar abaixo da artéria ilíaca comum direita. A descrição clássica desse padrão é conhecida como síndrome de May-Thurner, que o descreveu em estudo cadavérico, ou síndrome de Coquette, que o descreveu em termos de implicações clínicas.
Isto pode levar à restrição do fluxo venoso e, em última análise, à trombose venosa profunda. Lesões podem causar varizes e telangiectasia. O estresse mecânico direto sobre o tecido pode promover dilatação de segmentos venosos pré-existentes ou levar a pequenos vasos, como telangiectasias. Trombose venosa profunda A trombose venosa profunda é a principal causa de varizes secundárias. Uma vez ocorrido o processo trombótico, a obstrução do fluxo através deste sistema, que é responsável por aproximadamente 80% da drenagem dos membros inferiores, provoca aumento da pressão venosa e pode ser transmitida ao sistema venoso superficial.
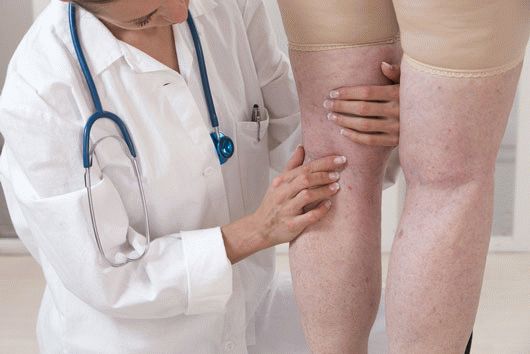
Diagnóstico
Antes de começar a tratar varizes patológicas nas extremidades inferiores, é necessário realizar um exame completo. Na maioria dos casos, fazer um diagnóstico final não é difícil. Para determinar o grau de comprometimento das extremidades inferiores, é realizado o seguinte:
- inspeção visual. O médico examina os sinais da doença. O quadro clínico é registrado detalhadamente no histórico médico;
- angioscanning duplex;
- Exame diplerográfico ultrassonográfico dos vasos sanguíneos das extremidades inferiores.
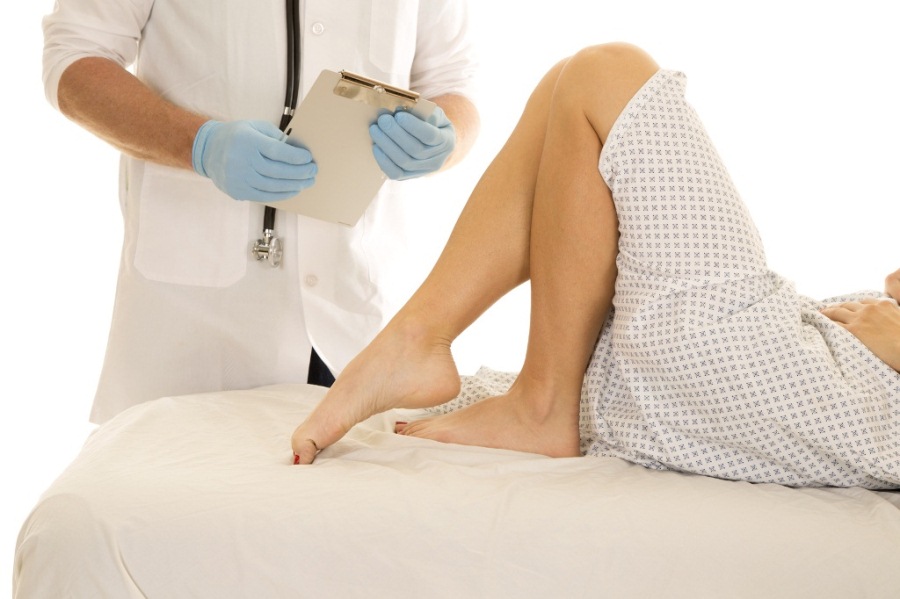 Diagnóstico de varizes
Diagnóstico de varizes Além disso, os seguintes métodos de diagnóstico podem ser usados:
Isso, por não levar em conta a proteção da membrana muscular aponeurótica, permite a dilatação e alongamento das veias, o que caracteriza a formação de varizes. A telangiectasia também aparece nesses casos. A trombose venosa profunda é a principal causa de varizes secundárias.
O processo de escleroterapia química, método de tratamento mais utilizado para varizes e telangiectasias, pode introduzir novas telangiectasias na área de tratamento. Esta situação indesejável é conhecida como fosqueamento. A remoção cirúrgica de varizes de membros inferiores, como qualquer ato cirúrgico, causa trauma local. A remoção das varizes altera o padrão de distribuição do fluxo venoso e pode promover distensão dos segmentos venosos. Isto pode levar à formação de novas veias varicosas.
- Raio X;
- radionuclídeo;
Após o diagnóstico, o médico assistente (flebologista) determina qual método de tratamento utilizar.
Terapia
Se você está preocupado fadiga crônica e dormência nas pernas, cãibras, sensação de dor nas pernas, inchaço nas veias afetadas, coceira, deve-se procurar imediatamente ajuda de médicos especialistas para iniciar o tratamento da doença.
A melhor forma de tratar a doença é estágio inicial vazamento. Quanto mais avançada a doença, mais difícil é a cura.
 Darsonval para varizes
Darsonval para varizes O tratamento de varizes em pessoas nas extremidades inferiores é realizado pelos seguintes métodos:
- compressão ou terapia elástica;
- tratamento com medicamentos;
- intervenção cirúrgica;
- meio da medicina tradicional.
Terapia de compressão
A terapia elástica (ou de compressão), segundo os médicos, é bastante forma efetiva tratamento e medida preventiva para varizes nas extremidades inferiores. Este método de terapia envolve enfaixar as pernas do paciente com uma bandagem médica elástica ou usar roupas de compressão especialmente projetadas. Para homens - meias até os joelhos e para mulheres - collants e meias. O paciente deve aplicar uma bandagem elástica médica após uma noite de sono, sem sair da cama. Em seus pés bandagem elástica deve ser colocado durante todo o dia e removido somente antes de dormir.
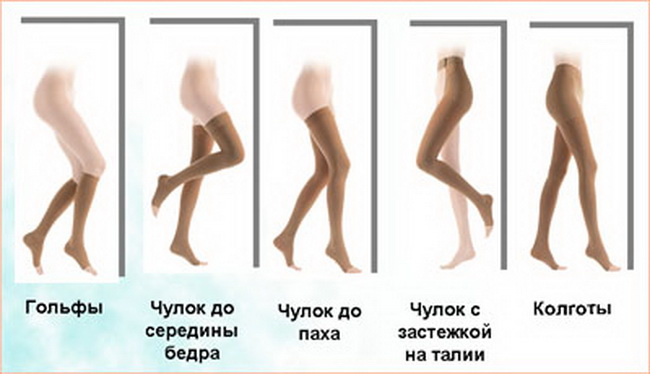 Camisa de compressão para tratamento de varizes
Camisa de compressão para tratamento de varizes As meias de compressão aplicam pressão uniforme nas extremidades inferiores, melhorando significativamente a circulação sanguínea. Também tem um efeito de suporte nas paredes enfraquecidas dos vasos sanguíneos. Ao mesmo tempo, a carga nos vasos sanguíneos das extremidades inferiores afetadas pelo processo patológico é significativamente reduzida, o fluxo sanguíneo melhora e a taxa de desenvolvimento da doença é significativamente reduzida.
O tratamento com terapia elástica é utilizado se o paciente apresentar estágio inicial de varizes.
Terapia medicamentosa
Se o paciente tiver varizes grau 2, é necessário começar a tomar medicamentos. O tratamento com eles é o componente mais importante da terapia varizes extremidades inferiores e IVC. Medicamentos corretamente selecionados podem efetivamente eliminar a exacerbação da doença, reduzir o risco de recaída e vários complicações perigosas(tromboflebite, trombose, eczema, úlceras tróficas, embolia pulmonar).
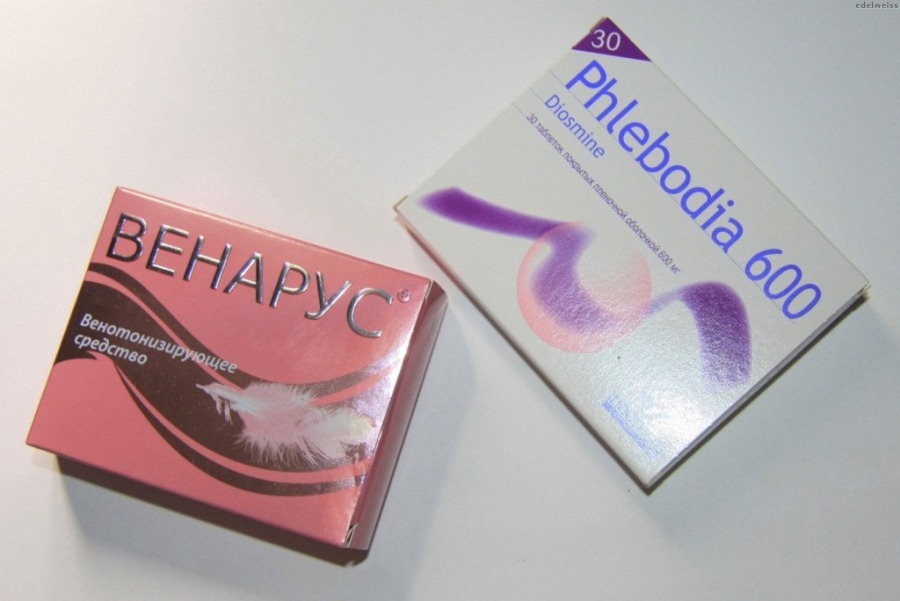 Terapia medicamentosa varizes
Terapia medicamentosa varizes Medicação permitem eliminar as manifestações clínicas da doença: reduzir síndrome da dor, reduzem o inchaço nas pernas, têm efeito venotônico e também interrompem a progressão da doença. 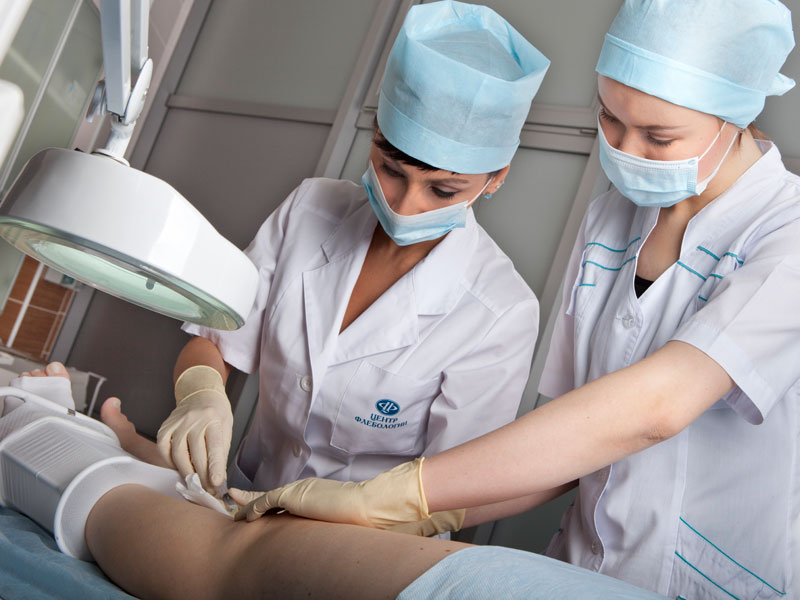 Flebectomia para varizes
Flebectomia para varizes
Cirurgia utilizado quando o paciente está no último estágio da doença, e medidas preventivas, medicamentos não são mais eficazes.
Métodos de terapia minimamente invasivos
Os métodos minimamente invasivos incluem:
- escleroterapia. O método envolve a injeção de um medicamento especial no vaso sanguíneo afetado, o que causa esclerose na formação tubular que transporta o sangue. Como resultado, no futuro isso simplesmente se arrastará. Este método é usado com muita frequência, mas tem uma desvantagem - recaída;
- decapagem. Durante o procedimento, uma sonda fina é usada para remover a veia afetada. A sonda é inserida em uma extremidade da veia da perna e removida na outra. Durante a remoção, o vaso sanguíneo é fixado à sonda e, assim, é removido;
- microflebectomia. Este método envolve a remoção de vasos sanguíneos dilatados através de pequenas incisões na pele;
- coagulação a laser. Durante o procedimento, o médico utiliza um feixe de laser para coagular a parede vaso sanguíneo, como resultado do qual seu lúmen fica coberto de vegetação.
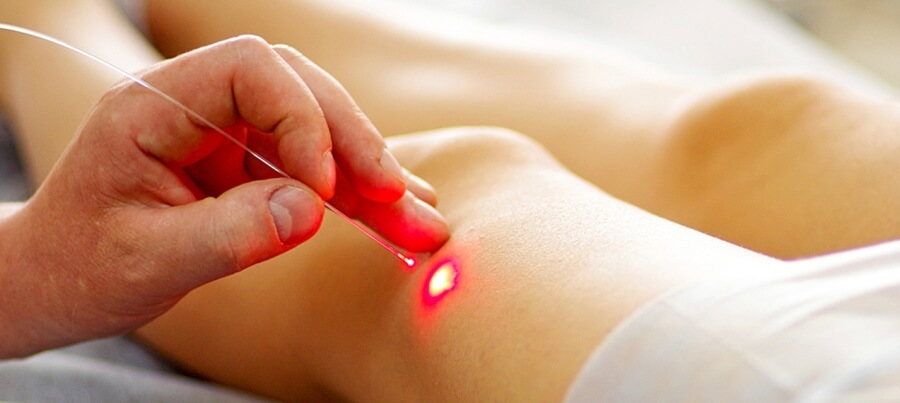 Coagulação a laser - tratamento de varizes das extremidades inferiores
Coagulação a laser - tratamento de varizes das extremidades inferiores Operação
A intervenção cirúrgica tradicional é a flebectomia.É utilizado quando métodos minimamente invasivos não eliminam a doença. Durante a operação, a veia superficial é completamente removida.
Medicina tradicional
Muitas vezes, o tratamento e a prevenção da doença são realizados remédios populares terapia. Na primeira fase da progressão da doença, para tornar o sangue mais fluido e prevenir a estagnação, recomenda-se tomar decocções de Ervas medicinais: espinheiro, fruta do lúpulo, burkun do prado, raiz de alcaçuz, raiz de angélica officinalis.
Para aumentar o tônus vascular e melhorar a circulação sanguínea, é necessário fazer escalda-pés quentes com casca de carvalho, banana, erva de São João e barbante.
Na presença de úlceras tróficas e eczema, a doença deve ser tratada externamente. Compressas para os pés com suco de aloe vera, mel, espinheiro ou azeite têm um bom efeito curativo.
Também tratamento de varizes com urinoterapia e jejum terapêutico está se tornando muito popular.
A classificação das doenças é considerada uma condição importante para a efetiva existência de todos os ramos de uma clínica médica e para a condução de um processo de tratamento de qualidade, uma vez que a divisão precisa dos pacientes em grupos permite que o processo de tratamento atue de acordo com o algoritmo existente com comprovado eficácia. Uma vantagem indiscutível é o fato de as classificações segundo os sistemas CID-10 e CEAP serem as mesmas para a medicina em quase todos os países; a troca de experiências e algoritmos para atuação em diversas situações são mais facilmente adotados e implementados, inclusive na Rússia.
Classificação das varizes segundo CEAP
Durante o período 1994-1995. Cientistas americanos criaram uma classificação na área de flebologia, chamada CEAP em letras maiúsculas dos departamentos estruturais que abrange: clínica, etiologia, anatomia e fisiopatologia, do inglês.
Ao examinar um paciente, sua condição é avaliada em pontos de acordo com os critérios manifestações clínicas enfermidade - C, causas da formação - E, localização do processo inflamatório e deformacional - A, manifestação processos patológicos durante as veias das extremidades inferiores - R.
A formulação resultante permite avaliar o grau de deterioração da saúde do paciente e a eficácia das medidas terapêuticas tomadas.
Explicação da classificação CEAP
A primeira letra "C" define estágios clínicos curso da doença:
Para determinar com maior precisão o quadro clínico, também são utilizados os índices A - como ausência de sintomas acompanhantes de natureza subjetiva, e S - a presença dor extremidades inferiores, fadiga rápida, cãibras, queimação e coceira na pele das pernas.
A segunda letra “E”, que considera a etiologia das varizes:
- UE – tipo de doença congênita;
- En – as causas das doenças venosas não foram determinadas;
- Ep – uma doença com causas desconhecidas;
- Es - dilatação de vasos do tipo secundário com causas conhecidas de manifestação: em decorrência da formação de coágulo sanguíneo ou lesão.
A terceira letra “A” indica a localização do processo inflamatório:
- AS – danos nas veias ocorrem na superfície, diretamente sob a pele:
- Pequenos capilares e vasos, de até 3 mm de tamanho.
- Vasos longos localizados acima dos joelhos, cujo tamanho excede 3 mm.
- Vasos longos localizados na região abaixo dos joelhos, cujo tamanho ultrapassa 3 mm.
- Vasos subcutâneos curtos.
- Deformação varicosa de vasos não relacionados aos principais.
- AD – danos às veias profundas das extremidades inferiores:
- AR – veias perfurantes e de conexão localizadas entre pele e músculos profundos:
- Localizado na região do quadril.
- Correndo na região da canela.
A quarta letra “P” determina o tipo de desenvolvimento patológico:
- Pr – válvulas danificadas;
- Po – a passagem do sangue pela veia é difícil ou totalmente interrompida;
- Pr,o – formação simultânea de lesão valvar e bloqueio parcial ou total do fluxo sanguíneo;
- Pn – o exame não revelou interrupções no fluxo sanguíneo.
Pontuação clínica
A denominação da pontuação atribuída depende do grau de presença e intensidade de um ou outro fator que acompanha as varizes nas pernas:
Escala de classificação de deficiência
A Organização Mundial da Saúde (OMS) identifica a seguinte gradação de incapacidade por processos inflamatórios das veias dos membros inferiores, utilizada no preenchimento da história médica segundo o CEAP:
- 0 – a doença é assintomática;
- 1 – o paciente sente alguns sintomas associados à doença, mas consegue trabalhar plenamente sem tomar analgésicos de manutenção;
- 2 – o paciente realiza um período de 8 horas atividade laboral, mas apenas com uso de analgésicos de manutenção;
- 3 – o paciente fica impossibilitado de trabalhar mesmo com uso de medicamentos especiais de suporte.
Para simplificar o uso e a compreensão, a classificação CEAP é dividida em 2 tipos:
- Classificação básica. Neste tipo de descrição do quadro clínico indica-se o sintoma da doença que apresenta maior valor na escala, destaca-se a causa da doença, indica-se a localização pelo tipo de sistema venoso e pelo tipo de patologia;
- Classificação expandida. Este tipo de descrição contém todos os indicadores disponíveis ao paciente.
- L I – método de exame externo, palpação, exame por ultrassonografia Doppler;
- L II – exame ultrassonográfico duplex, método pletismográfico;
- L III – exame por ressonância magnética com venografia.
Classificação das veias varicosas de acordo com a CID-10
Na Rússia Classificação internacional doenças (CID) 10ª revisão tornou-se documento normativo, que registra doenças com base em solicitações de cidadãos a instituições médicas Niveis diferentes, bem como registrar as causas da morte.
No documento CID-10, as varizes nas pernas recebem o código 183. A classificação da doença, com base na norma, é dividida nos seguintes tipos:
- código 183.0 – varizes nas pernas com formação de úlceras tróficas localizadas em qualquer parte dos membros inferiores;
- código 183.1 – varizes das pernas com concomitante formação de pele processos inflamatórios por tipo de eczema ou dermatite estagnada;
- código 183.2 - implica dano vascular com formação de processos inflamatórios ulcerativos simultaneamente ao eczema;
- código 183.9 - indica a presença de varizes sem formação de processos inflamatórios concomitantes.
É muito importante lembrar que todos os tipos de varizes nas pernas devem ser divididos em 2 tipos: as simples e as complicadas. As formas complicadas de varizes das extremidades inferiores, de acordo com os padrões da CID-10, são a gravidez, a tromboflebite e o período de lactação pós-parto.
Para tratamento eficaz varizes nas extremidades inferiores, é importante avaliar todos os fatores associado à doença de acordo com classificações geralmente aceitas internacionalmente. Porque em caso de avaliação insuficiente da importância de um determinado fator ou sintoma, o médico pode fazer um diagnóstico incorreto. Definir o código errado em uma subseção do sistema de classificação da CID-10 não é considerado um erro terapêutico crítico, mas fatores complicadores não detectados podem representar um perigo para a vida do paciente.


